INTRODUÇÃO
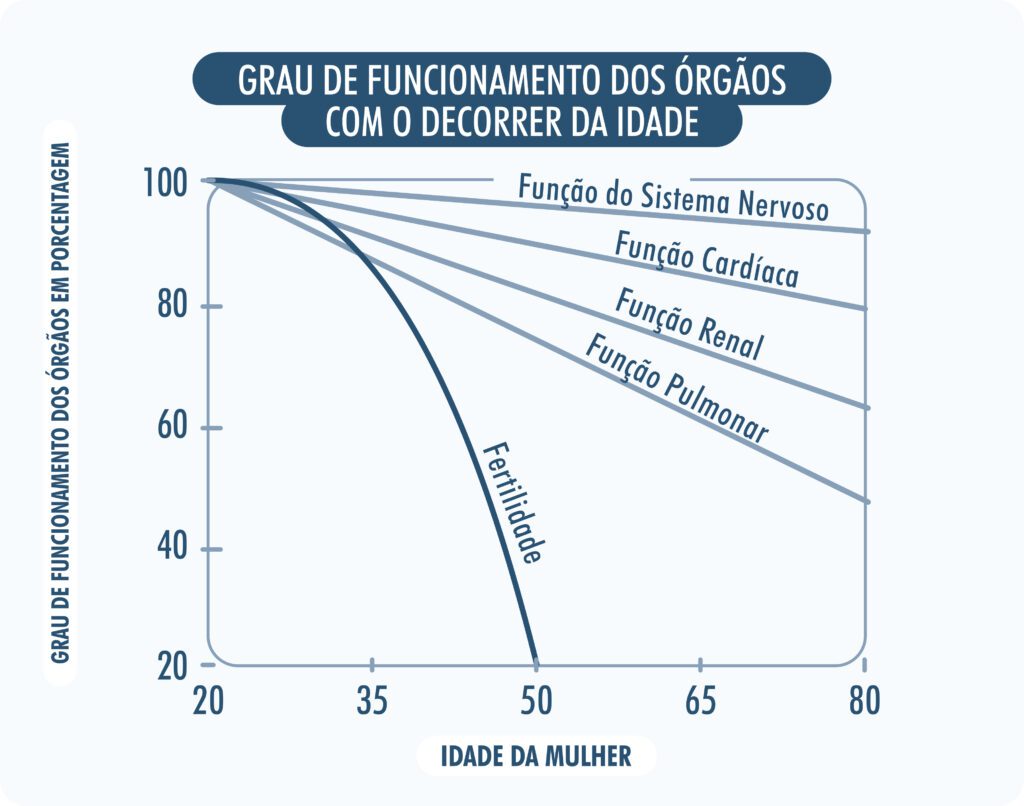
A medicina reprodutiva contemporânea enfrenta um dos maiores desafios da biologia humana: o envelhecimento ovariano precoce e o declínio acelerado da fertilidade feminina em comparação a outros sistemas orgânicos. Enquanto o corpo humano evoluiu para manter a funcionalidade de órgãos como o coração e os pulmões por oito ou nove décadas, os ovários iniciam um processo de senescência acentuada a partir da terceira década de vida. Este fenômeno não apenas limita as escolhas reprodutivas das mulheres, mas também precipita a menopausa, um evento que aumenta significativamente o risco de doenças cardiovasculares, osteoporose e declínio cognitivo. No centro da busca por intervenções que possam modular esse “relógio biológico” surge a Rapamicina, um composto originalmente isolado como um antifúngico do solo da Ilha de Páscoa (Rapa Nui), que se revelou um dos geroprotetores mais potentes conhecidos pela ciência moderna. (Obs.: geroprotetores são substâncias que retardam o envelhecimento dos órgãos e/ou aumentam a saúde funcional ao longo do tempo).
A Rapamicina, também conhecida como sirolimo, é um medicamento que atua como um inibidor específico de uma proteína quinase chamada mTOR (mechanist target of rapamycin ou, em português, proteína mecanística alvo da Rapamicina). Historicamente aprovada pelo FDA em 1999 para prevenir a rejeição de órgãos em pacientes transplantados, a sua aplicação evoluiu drasticamente nas últimas duas décadas. A descoberta de que a Rapamicina prolonga a vida útil em leveduras, moscas, vermes e camundongos — muitas vezes em níveis sem precedentes — catalisou um interesse profundo na sua capacidade de “pausar” ou retardar o envelhecimento em tecidos específicos, sendo os ovários um alvo de interesse crescente pois este possui uma reserva limitada de folículos que são recrutados continuamente ao longo da vida até se esgotarem, além de o ovário ser altamente sensível ao metabolismo celular e depender fortemente da via mTOR para o recrutamento folicular.
Este relatório técnico detalha o papel da Rapamicina como uma ferramenta terapêutica de vanguarda na fertilidade feminina. Através da análise de ensaios clínicos pioneiros, como o estudo VIBRANT liderado pelo Dr. Zev Williams, e de investigações retrospectivas robustas em pacientes com endometriose, como o estudo publicado com 168 mulheres, o presente documento explora os mecanismos moleculares, os protocolos de dosagem e as implicações imunológicas desta intervenção. O objetivo deste artigo (também publicado como e-book) é fornecer uma visão abrangente sobre como o bloqueio estratégico da via mTOR pode preservar a reserva ovariana, melhorar a qualidade dos oócitos e otimizar o ambiente uterino para a concepção e a manutenção da gravidez.
Rapamicina e VIA MTOR. Qual seu significado?
A via mTOR (Mechanistic Target of Rapamycin) é considerada o “sensor mestre” do metabolismo celular. Ela funciona como uma central de processamento de informações que integra sinais externos, como a disponibilidade de aminoácidos, glicose, oxigênio e fatores de crescimento (como a insulina), para decidir se a célula deve investir energia em crescimento e divisão ou entrar em um estado de conservação e autorreparo. Estruturalmente, o mTOR existe em dois complexos distintos: o mTORC1 e o mTORC2. O mTORC1 é altamente sensível à Rapamicina e regula a síntese de proteínas, a biogênese de ribossomos e a autofagia (processo que será explicado mais à frente). Já o mTORC2 está envolvido na organização do citoesqueleto e na sobrevivência celular, mas sua inibição crônica pode levar a efeitos metabólicos adversos, como a resistência à insulina.
Índice
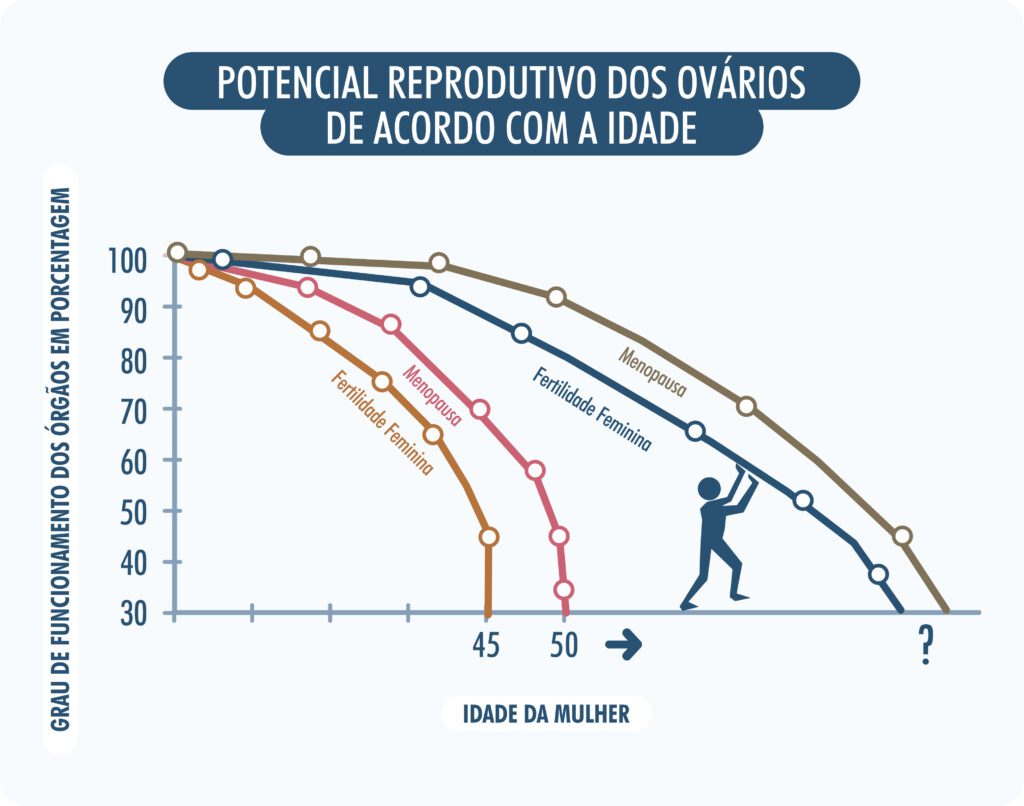
ToggleNa biologia reprodutiva, a via mTOR desempenha um papel paradoxal. Ela é necessária para o crescimento dos folículos (pequenos cistos que contém um óvulo cada), mas a sua hiperativação é uma das principais causas do esgotamento da reserva ovariana. A mulher já nasce com todo o seu estoque de folículos e este estoque não se renova ao longo da vida. Os chamados folículos primordiais permanecem em estado dormente por anos e, a partir da puberdade, grupos deles passam a ser continuamente ativados para crescer. A maioria deles, porém, não chega à ovulação e acaba sendo naturalmente perdida, até que a reserva se esgote na menopausa. Quando a atividade da mTOR está elevada, mais folículos primordiais são ativados ao mesmo tempo, acelerando o ritmo com que a reserva ovariana é consumida. Em outras palavras, quanto mais intensa a sinalização de crescimento, mais rapidamente eles deixam seu estado de repouso e entram em um caminho sem retorno até sua atresia (morte celular). Com o passar dos anos, isso contribui para o esgotamento progressivo da reserva.
Para ilustrar esse conceito de forma didática, o Dr. Zev Williams, diretor do Centro de Fertilidade da Universidade de Columbia, utiliza uma analogia que se tornou fundamental para a compreensão do tema:
“O bloqueio da via mTOR é como se você tivesse uma pia cheia de água e estivesse diminuindo a velocidade com que a água escoa pelo ralo. A menopausa ocorre quando não há mais água na pia.”
Nesta analogia, a água representa a reserva de óvulos com a qual a mulher nasce. Naturalmente, esse “ralo” está sempre aberto, e os óvulos escoam continuamente, independentemente de haver ovulação ou uso de contraceptivos. A Rapamicina atua como um ajuste na válvula, reduzindo o fluxo de saída e garantindo que os óvulos permaneçam inertes e protegidos por mais tempo.
A ORIGEM DA RAPAMICINA: o remédio revolucionário da Ilha de Páscoa e o cientista que morreu por ele
O nome “Rapamicina” deriva da palavra Rapa Nui, o nome nativo da Ilha de Páscoa, no Chile, mas na medicina é também chamada de Sirolimus. Desde seu lançamento em 1999, a Rapamicina tem salvado vidas em todo o mundo e continua a fazê-lo. No entanto, a história de sua descoberta é repleta de curiosidades e tem raízes décadas antes desse evento.
Foi na llha de Páscoa, em 1964, que uma expedição científica canadense coletou amostras de solo como parte de um projeto para estudar microrganismos de regiões isoladas do planeta. A missão era ampla: investigar bactérias e fungos com potencial terapêutico, algo que já havia levado à descoberta de antibióticos revolucionários nas décadas anteriores.
Entre as amostras enviadas ao Canadá, uma delas revelou algo incomum. De um microrganismo do solo — posteriormente identificado como Streptomyces hygroscopicus — foi isolada uma substância com potente atividade antifúngica. Inicialmente, acreditava-se que aquela molécula seria apenas mais um antifúngico promissor. No entanto, conforme os estudos avançaram, descobriu-se que seu mecanismo de ação era muito mais profundo: ela interferia em um sistema central de regulação celular presente em praticamente todos os organismos eucarióticos. Décadas depois, esse sistema seria conhecido como a via mTOR.
A indústria farmacêutica Ayerst passou a desenvolver a molécula, mas nos anos 1980 o programa foi interrompido por razões financeiras. Foi nesse momento que entra uma das figuras mais marcantes dessa história: o bioquímico Dr. Surendra Nath Sehgal. Convencido do potencial da substância, ele tomou uma decisão incomum: guardou amostras da Rapamicina em sua própria casa, preservando o projeto quando ele estava prestes a desaparecer. Anos depois, com a retomada das pesquisas, a molécula voltou ao desenvolvimento clínico e, em 1999, foi aprovada sob o nome comercial Rapamune®, como imunossupressor para prevenir rejeição em transplantes de órgãos.
Ao longo desse processo, ficou claro que a Rapamicina não era apenas um antifúngico, mas um potente modulador do sistema imunológico e do crescimento celular. Seu efeito imunossupressor tornou-se fundamental em transplantes.
A história do Dr. Sehgal e da Rapamicina ganha um toque pessoal quando, em 1998, ele foi diagnosticado com câncer em estágio avançado. Existem especulações que ele decidiu testar a Rapamicina em si mesmo e que obteve melhorias. Entretanto, ele parou com o tratamento do seu câncer para pesquisar o efeito da Rapamicina e isso pode ter influenciado a progressão da sua doença que o levou à morte algum tempo depois. Mesmo sabendo que havia este risco, interrompeu o uso para contribuir com a pesquisa médica até seu último dia de vida.
A história da Rapamicina é uma jornada incrível de descoberta científica e coragem pessoal, cujo impacto na medicina perdura até os dias de hoje.
Durante muitos anos, seu uso ficou restrito principalmente ao contexto de transplantes, devido ao temor de que seus efeitos imunossupressores pudessem aumentar o risco de infecções. Esse efeito imunossupressor foi uma das razões para a hesitação em considerar (ou até estudar) seu uso para retardar o envelhecimento em pessoas saudáveis, apesar de uma ampla base de dados de estudos com animais sugerir que a substância pode aumentar a expectativa de vida e o healthspan. O receio quanto aos seus potenciais efeitos imunossupressores parecia ser um obstáculo significativo. Assim, era considerado improvável que a Rapamicina pudesse cumprir sua promessa como agente promotor da longevidade em seres humanos.
No entanto, essa percepção começou a mudar no final de dezembro de 2014, com a publicação de um estudo que demonstrou que o Everolimo, um análogo da Rapamicina, melhorava a resposta imunológica adaptativa a uma vacina em um grupo de pacientes mais velhos. O estudo, conduzido pelos cientistas Joan Mannick e Lloyd Klickstein da Novartis, revelou que pacientes recebendo uma dose semanal moderada de Everolimo apresentavam uma resposta mais eficaz à vacina contra a gripe, com menos efeitos colaterais relatados. Esse estudo sugeriu que a Rapamicina (e seus derivados) podia atuar mais como um modulador imunológico do que como um “imunossupressor”, como se acreditava anteriormente. Em outras palavras, sob diferentes regimes de dosagem, a Rapamicina pode tanto aumentar a imunidade quanto a inibir.
RAPAMICINA: como age na fertilidade da mulher?
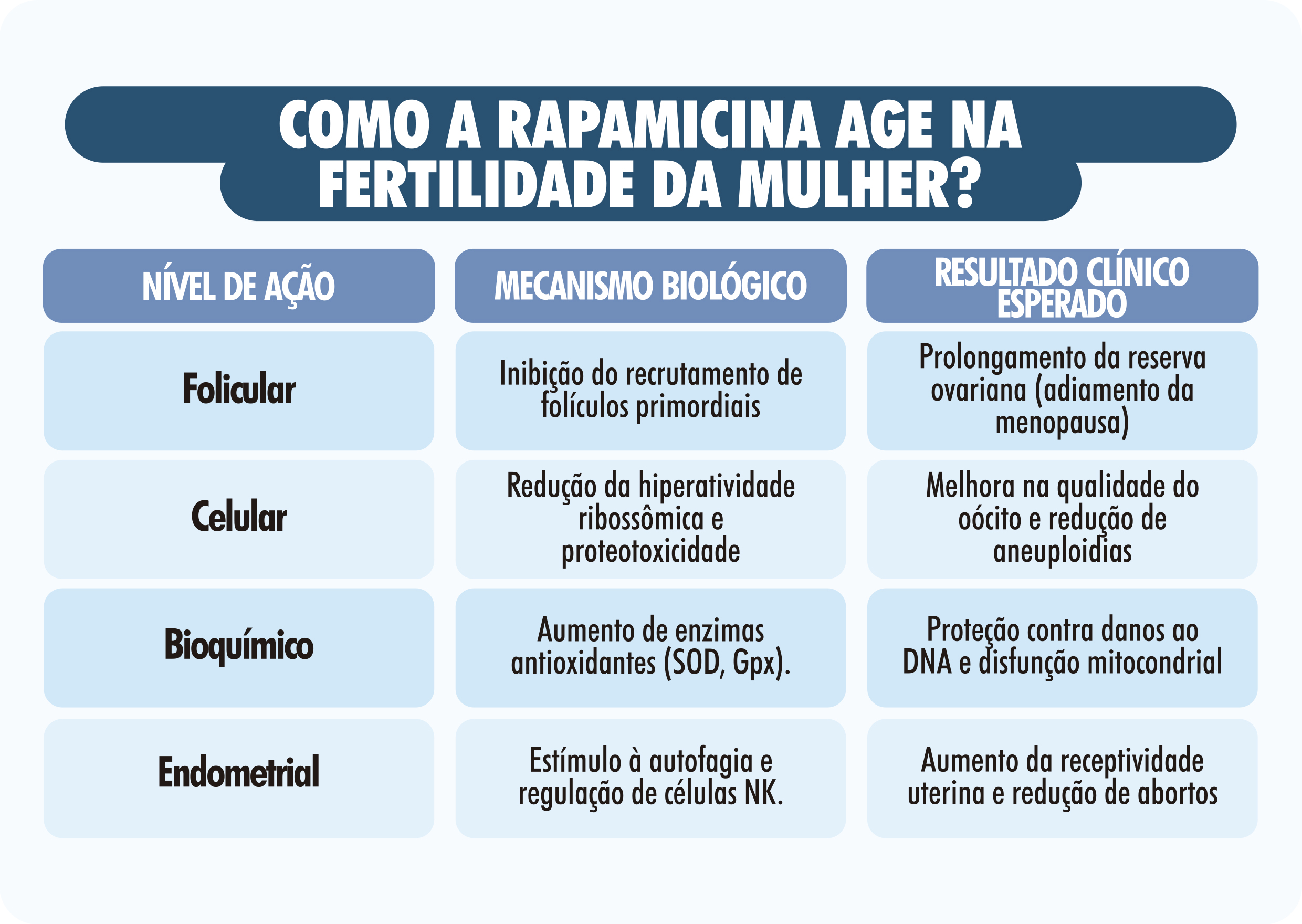
A possível ação da Rapamicina na fertilidade feminina ocorre em múltiplos níveis, desde a preservação do estoque folicular até a melhoria da integridade cromossômica dos óvulos. O mecanismo mais estudado é a manutenção da dormência dos folículos primordiais. Nas mulheres, a reserva ovariana consiste em milhares de folículos imaturos mantidos em um estado de quiescência. A cada ciclo menstrual, uma fração desses folículos é recrutada para iniciar o desenvolvimento. Ao inibir moderadamente o mTORC1, a Rapamicina pode reduzir a probabilidade de ativação prematura desses folículos, contribuindo para a preservação do estoque ao longo do tempo.
Além da preservação quantitativa, a Rapamicina pode atuar na qualidade oocitária. O envelhecimento oocitário está associado a alterações no equilíbrio da produção de proteínas dentro da célula, o que pode gerar estresse metabólico e comprometer processos essenciais, como a (meiose) divisão celular. Estudos experimentais sugerem que a modulação da via mTOR ajuda a restaurar esse equilíbrio, reduzindo a sobrecarga metabólica e favorecendo a manutenção da funcionalidade oocitária por mais tempo.
Outro fator crucial é a redução do estresse oxidativo no microambiente ovariano. À medida que a idade avança, o fluido folicular torna-se mais rico em espécies reativas de oxigênio (ROS), que danificam o DNA mitocondrial e estruturas fundamentais para a divisão dos óvulos. Em modelos experimentais, a modulação da via mTOR tem sido associada a mecanismos celulares de defesa antioxidante, sugerindo um papel potencial na preservação da integridade oocitária durante o envelhecimento.
Como a Rapamicina age na fertilidade da mulher
Obs.: Os mecanismos descritos a seguir baseiam-se principalmente em estudos experimentais e representam potenciais efeitos biológicos ainda em investigação clínica.
RAPAMICINA e o antienvelhecimento
A Rapamicina é considerada uma das intervenções farmacológicas mais consistentes já estudadas na pesquisa da longevidade. Seu benefício na longevidade foi demonstrado de forma robusta pelo Interventions Testing Program (ITP) do Instituto Nacional de Envelhecimento dos EUA, demonstrando que a administração do fármaco pode aumentar a longevidade de camundongos em até 14% para machos e 26% para fêmeas. Esse efeito antienvelhecimento sistêmico deve-se à sua capacidade de atenuar várias das chamadas “marcas do envelhecimento” (Hallmarks of Aging). Este uso off-label (“off-label” significa uso diferente do aprovado em bula) de Rapamicina tem ganhado cada vez mais atenção por inibir a via de sinalização mTOR.
Entre os mecanismos associados a esse efeito destaca-se a redução da senescência celular. Células senescentes são células “zumbis” que pararam de se dividir, mas permanecem metabolicamente ativas, secretando um coquetel de substâncias inflamatórias conhecido como Fenótipo Secretor Associado à Senescência (SASP). O SASP danifica as células vizinhas e contribui para o envelhecimento crônico dos tecidos (inflammaging). A Rapamicina atua como um “senomórfico” (modifica o comportamento das células senescentes sem eliminá-las, inibindo a produção dessas citocinas inflamatórias e ajudando a manter a funcionalidade dos tecidos).
No contexto reprodutivo, o antienvelhecimento promovido pela Rapamicina reflete-se na manutenção da saúde mitocondrial. As mitocôndrias são as “usinas de energia” das células e são particularmente cruciais nos óvulos, que possuem o maior número de mitocôndrias de qualquer célula do corpo. Estudos experimentais indicam que a Rapamicina promove a mitofagia — o descarte e a reciclagem de mitocôndrias danificadas —, favorecendo a manutenção da qualidade energética dos oócitos, podendo, assim, privilegiar os óvulos que tenham a energia necessária para suportar a fertilização e o desenvolvimento embrionário inicial. Além disso, estudos experimentais mostram que o uso de Rapamicina pode melhorar biomarcadores de saúde geral, como memória, qualidade da pele e dos cabelos, sugerindo que o benefício ovariano é parte de um rejuvenescimento sistêmico.
Em relação ao seu efeito nos ovários, há ainda a hipótese de que a Rapamicina possa retardar a ativação prematura dos folículos primordiais, contribuindo potencialmente para uma utilização mais lenta da reserva ovariana ao longo da vida. É importante ressaltar, contudo, que essas observações derivam principalmente de estudos experimentais, e ainda não existem evidências clínicas conclusivas que demonstrem esses efeitos em mulheres.
Alguns estudos em animais mostram benefícios da inibição da mTOR sobre processos relacionados ao envelhecimento cerebral, sugerindo poder ter efeito na melhora do declínio cognitivo, o que é natural no envelhecimento do ser humano (declínio cognitivo = perda da capacidade de realizar tarefas que pertencem ao nosso dia a dia) ligado às idades mais avançadas, com um aumento da memória e das capacidades de aprendizagem e, sobretudo, uma redução de determinadas proteínas nos casos de doenças neurodegenerativas como a doença de Alzheimer. Isso sugere que combinações racionais desses medicamentos com exercício físico, dietas antienvelhecimento e suplementos possam maximizar seus efeitos antienvelhecimento.
A importância da autofagia na explicação do envelhecimento
A autofagia (do grego “comer a si mesmo”) é o processo natural de reciclagem celular. Imagine que cada célula tem um sistema de limpeza que identifica proteínas velhas, organelas danificadas e resíduos tóxicos, quebrando-os para reutilizar suas partes básicas. O envelhecimento é, em grande parte, o resultado do fracasso desse sistema de limpeza. Quando a autofagia diminui (o que ocorre naturalmente com a idade e é exacerbado pela via mTOR ativa), o “lixo” celular se acumula, levando à inflamação e à perda de função.
Nos óvulos, a autofagia é vital porque estas células não se dividem por décadas; elas precisam durar 30, 40 ou 50 anos. Se as mitocôndrias ou os ribossomos (organelas que fazem a síntese de proteínas) do óvulo ficam disfuncionais, o óvulo perde a qualidade. A Rapamicina é um dos indutores mais potentes da autofagia. Ao inibir o mTOR, ela sinaliza à célula para iniciar o processo de limpeza.
Estudos experimentais sugerem que o envelhecimento oocitário está ligado a uma “sobrecarga proteica” devida à atividade ribossômica excessiva. A Rapamicina atua limpando esse excesso, reduzindo o estresse de dobramento de proteínas e garantindo que o maquinário celular esteja pronto para as complexas etapas de fertilização e clivagem embrionária. Sem a autofagia restaurada pela inibição do mTOR, o óvulo torna-se vulnerável ao estresse oxidativo e ao envelhecimento funcional.
Doses recomendadas
A determinação da dose ideal de Rapamicina para a fertilidade é o foco central de ensaios atuais, pois existe uma janela terapêutica estreita: dose insuficiente não ativa a autofagia, enquanto dose excessiva pode inibir a ovulação.
Para a preservação da fertilidade e antienvelhecimento reprodutivo, a tendência atual na medicina de longevidade baseia-se em doses baixas e intermitentes: 5 mg por semana, administrada uma única vez na semana, o que permite que o fármaco atinja um pico plasmático para inibir o mTORC1 e depois seja depurado, permitindo que a função basal do mTOR e do sistema imune se recupere no restante da semana. No contexto reprodutivo, alguns autores propõem doses diárias de 1 a 2 mg ao dia.
É crucial que a dosagem seja individualizada. Níveis sanguíneos de Rapamicina podem ser monitorados através de exames laboratoriais para garantir que permaneçam abaixo dos níveis imunossupressores utilizados em transplantes (geralmente mantidos entre 5-15 ng/mL).
Doses recomendadas – Protocolo Zev Willians
Vários estudos têm sido feitos para validar a dose ideal para o tratamento do envelhecimento reprodutivo. Acredita-se que doses menores são suficientes para atingir os objetivos da preservação da fertilidade, o que evitaria os efeitos colaterais da medicação quando forem usadas na mesma proporção que as indicadas nos tratamentos imunológicos e para pacientes transplantadas.
A dose recomendada de Rapamicina, quando for indicada para evitar a rejeição de órgão, é 6-15 mg (dose de ataque), seguida por 2 a 5 mg/dia e, nestes casos, causa efeitos colaterais bem desagradáveis como feridas na boca e diarreia, entre outros.
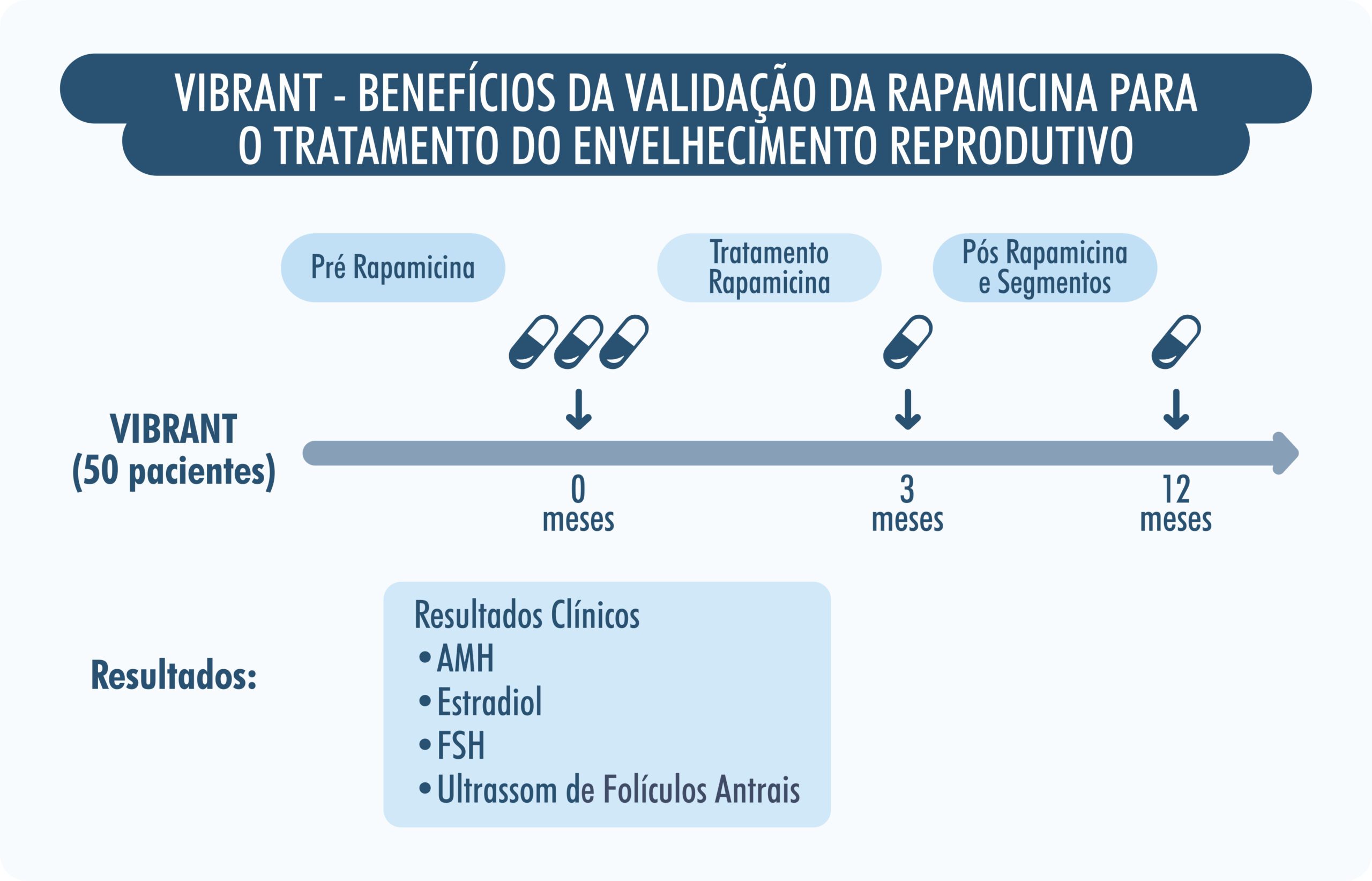
O cientista Yousin Suh, Chefe da Divisão de Endocrinologia Reprodutiva e Infertilidade do New York Presbyterian/Columbia Hospital, e o pesquisador da Universidade de Columbia, Zev Williams, vêm comandando uma pesquisa denominada “Validating Benefits of Rapamycin for Reproductive Aging Treatment (VIBRANT)” ou, em português, “Validando os Benefícios da Rapamicina para o Tratamento do Envelhecimento Reprodutivo”. O estudo tem avaliado o uso de uma dose baixa da Rapamicina como forma de reduzindo a liberação de óvulos da reserva ovariana da mulher, retardando assim o envelhecimento ovariano. O estudo inclui 50 mulheres saudáveis com idades entre 38 e 45 anos com ciclos menstruais regulares e sem interesse em engravidar. As participantes foram randomizadas (“randomizado” diz respeito ao fato de que os grupos utilizados no experimento têm seus integrantes escolhidos de forma aleatória) em dois grupos, um grupo para receber a Rapamicina oral semanal, e o outro, para receber placebo (comprimido sem medicação), com os participantes e os investigadores sem conhecimento de quem recebeu a medicação ou o placebo. Segundo os autores, os primeiros resultados sugerem que a Rapamicina pode diminuir o envelhecimento dos ovários em até 20%.
Essa foi a primeira vez que a Rapamicina, já aprovada para prevenir a rejeição de órgãos em pacientes transplantadas renais, foi avaliada em humanos com o objetivo de retardar o envelhecimento ovariano. O ensaio VIBRANT é um estudo piloto que avalia uma dose de Rapamicina de 5 mg por semana, em comparação com placebo. As participantes do estudo recebem a medicação por três meses e depois são acompanhadas por mais nove meses. Durante esse período, os pesquisadores avaliam a reserva ovariana com ultrassom transvaginal para contar folículos antrais e exames de sangue para avaliar os níveis do hormônio antimulleriano (AMH), estradiol e hormônio folículo estimulante (FSH). Este estudo ainda está em andamento, mas já apresenta resultados encorajadores, e os investigadores planejam expandi-lo para um ensaio multicêntrico ainda maior para que possa ser incluído como rotina nos tratamentos de preservação da fertilidade e do tempo de vida fértil da mulher. O final deste estudo, previsto para setembro de 2026, estará disponível no site do IPGO, assim que estiver concluído e publicado.
Antes que a Rapamicina possa ser utilizada de forma convincente e segura para proteger a saúde reprodutiva das mulheres, é necessário obter um nível ainda maior de certeza. Para isso, os pesquisadores precisam compreender melhor qual é a dose ideal do medicamento e a duração do tratamento que são mais eficazes, ao mesmo tempo em que minimizam, tanto quanto possível, os efeitos colaterais na capacidade reprodutiva.
Dose diária ou esquemas intermitentes?
Para fins antienvelhecimento, a Rapamicina pode ser usada de forma intermitente (por exemplo, uma vez por semana) ou em doses diárias baixas e pode ser descontinuada se ocorrer algum efeito desagradável.
Por exemplo, em vez de administração diária, uma administração semanal de uma dose mais alta pode ser sugerida para atingir um nível sanguíneo de pico alto, seguido por um período livre dos medicamentos para evitar efeitos indesejáveis. Ainda assim, o tratamento diário mesmo em idosos (1 mg/dia por várias semanas) não foi associado a efeitos colaterais e demonstrou ser seguro. Outra opção é uma programação alternada; por exemplo, usar 3 meses de Rapamicina semanal alternando com um mês de descanso.
As doses e as frequências devem ser limitadas pelos efeitos colaterais. A automedicação (mesmo pelos próprios médicos) deve ser evitada e fortemente desencorajada até que mais estudos tenham sido realizados. É importante ressaltar, ainda, a importância de que se implementem todas as orientações para melhorar a qualidade de vida, incluindo uma dieta complementar com baixo teor de carboidratos e um estilo de vida saudável. Os níveis sanguíneos de Rapamicina devem ser avaliados durante todo o tratamento, pois a concentração de Rapamicina no sangue varia muito entre os indivíduos que tomam a mesma dose. As doses de devem ser adaptadas e personalizadas inclusive em relação aos horários que devem ser ministradas.
Efeitos colaterais
Os efeitos colaterais da Rapamicina e de todos os medicamentos que fazem parte do grupo dos Rapalogs (Rapalogs são análogos da Rapamicina (sirolimus) desenvolvidos para modular a via mTOR. Os nomes mais frequentes são: everolimus, temsirolimus, ridaforolimus entre outros). Quando receitados em doses adequadas, os efeitos colaterais são mínimos, e, se houver, podem ser revertidos sem maiores dificuldades. Foram avaliados pacientes voluntários saudáveis e até mesmo mulheres grávidas e não apresentaram efeitos prejudiciais.
Porém, alguns estudiosos levantam ressalvas quanto aos efeitos colaterais da Rapamicina, como aumentar o risco de diabetes tipo 2. Apesar de alguns estudos mostrarem que a Rapamicina melhora os parâmetros metabólicos, a administração aguda pode aumentar a resistência à insulina e, em outras palavras, aumentar a possibilidade de induzir diabetes em pessoas saudáveis.
É possível, ainda, que a administração crônica de Rapamicina possa causar disfunção das células beta do pâncreas e levar a diabetes em alguns pacientes geneticamente predispostos, como foi observado em alguns animais de laboratório. Isto não exclui o uso da Rapamicina no antienvelhecimento. Os níveis de glicose devem ser monitorados, e a Rapamicina pode ser descontinuada se eles aumentarem mais do que o esperado. Ao contrário dos pacientes transplantados, os indivíduos saudáveis podem interromper a Rapamicina a qualquer momento. E, finalmente, para “mitigar” estas preocupações, a Rapamicina pode ser combinada com Metformina. Com isso, pode-se aumentar ainda mais os efeitos antienvelhecimento.
Rapamicina e Metformina: a eficácia desta combinação
A Metformina é um medicamento amplamente utilizado no tratamento do diabetes tipo 2 e tem demonstrado efeitos benéficos na fertilidade (em situações específicas), na promoção da longevidade e na prevenção de várias doenças relacionadas à idade, conforme observado em estudos conduzidos em animais e humanos. Portanto, a Rapamicina e a Metformina têm sido considerados dois medicamentos antienvelhecimento promissores.
Recentemente, cientistas descobriram que esses medicamentos podem trabalhar juntos, aumentando a eficácia um do outro e minimizando os efeitos colaterais – pelo menos, é o que foi observado em estudos com ratos.
Tanto a Metformina quanto a Rapamicina são usadas há décadas e possuem perfis de segurança bem estabelecidos. Por exemplo, sabe-se que a Rapamicina pode promover hiperglicemia em alguns pacientes, provavelmente por aumentar a resistência à insulina e diminuir a resposta pancreática à glicose. Alguns estudos anteriores já sugeriram que a Metformina pode aliviar essa resistência à insulina induzida pela Rapamicina, embora os resultados variem consideravelmente.
Os níveis plasmáticos de insulina, que são uma medida da resistência à insulina, tendem a aumentar com a idade. A combinação de Metformina e Rapamicina demonstrou ser capaz de reduzir esses níveis. Curiosamente, em um estudo com animais, no início do experimento, os níveis de glicose plasmática aumentaram em todos os grupos de tratamento. No grupo que recebeu apenas Rapamicina, os níveis de glicose permaneceram elevados. No entanto, no grupo que recebeu a combinação de Rapamicina e Metformina, os níveis de glicose diminuíram gradualmente, até se equiparar aos observados em ratos B6 saudáveis, uma estirpe não propensa ao desenvolvimento de diabetes.
Além de neutralizar a resistência à insulina, a Metformina age da mesma forma que a Rapamicina inibindo da sinalização da via mTOR, duplicando esta ação.
Cuidados com o uso da Rapamicina durante a gestação
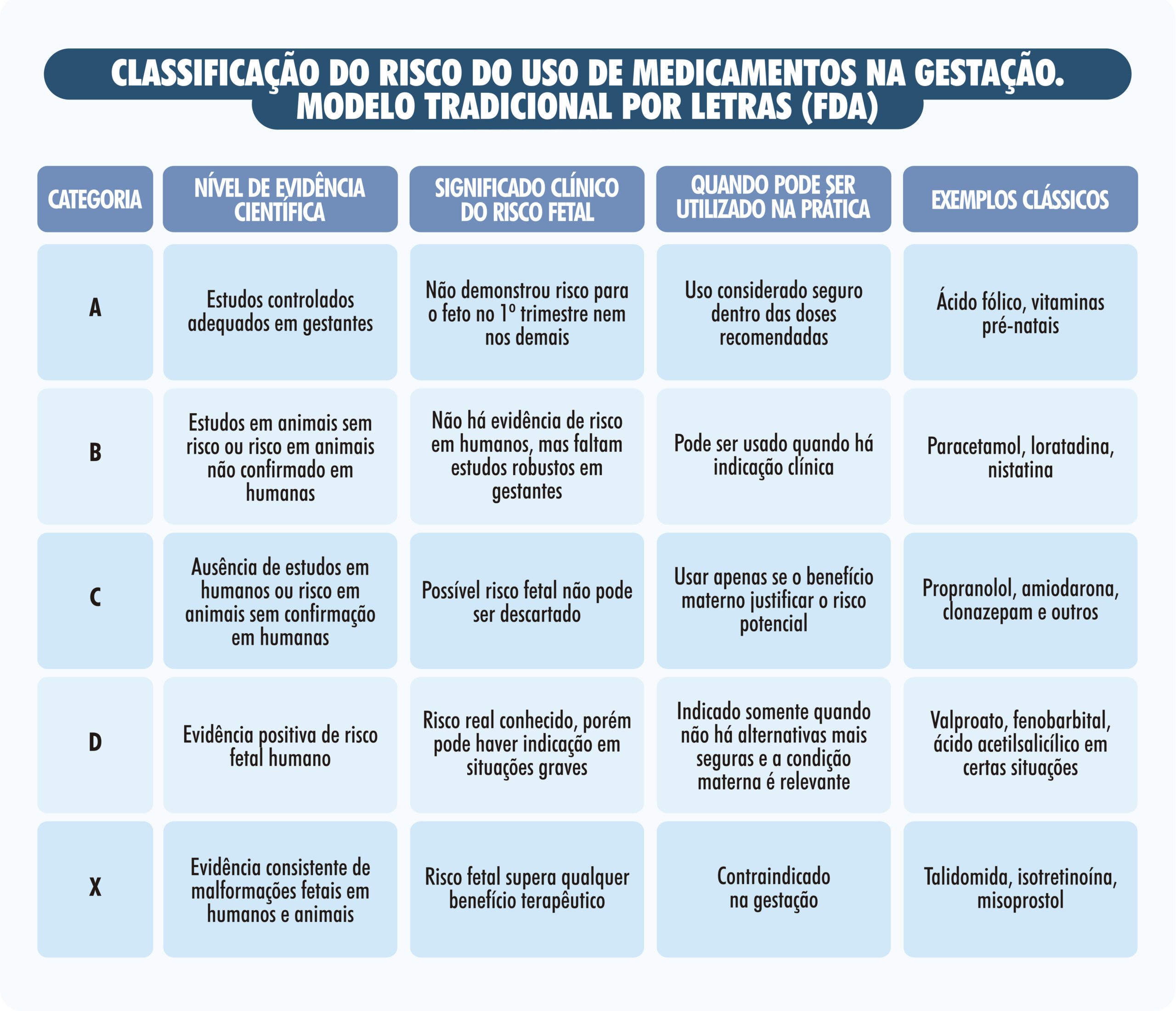
RAPAMICINA: GRAU “C” DE RISCO NA GRAVIDEZ. Qual o significado desta classificação? Como interpretar as categorias de risco de medicamentos na gravidez?
Toda medicação, antes de ser recomendada durante a gravidez, deve passar por uma avaliação criteriosa do seu potencial de causar danos ao embrião e ao feto. Para isso, existem sistemas de classificação de risco gestacional que orientam médicos e pacientes sobre o nível de segurança de cada fármaco nesse período. Outro ponto essencial é considerar o momento da exposição: o risco não é o mesmo no período pré-implantacional, durante a organogênese ou nas fases mais avançadas da gestação. O tempo de uso, a dose e a condição clínica materna influenciam diretamente o impacto potencial sobre o bebê.
Dentro dessa lógica, a Rapamicina foi historicamente classificada como categoria C no antigo sistema do FDA. Essa classificação significa que:
- Estudos em animais demonstraram possíveis efeitos adversos sobre o desenvolvimento embriofetal;
- Não existem estudos controlados adequados em gestantes, portanto, o risco para o feto não pode ser descartado;
- Seu uso só deve ser considerado quando o benefício materno potencial justificar o risco.
É importante compreender que a categoria C não define um medicamento como proibido, mas indica que a evidência disponível é limitada e que a decisão deve ser individualizada. Esse raciocínio vale para qualquer fármaco: a indicação durante a gravidez sempre deve resultar de uma análise clínica cuidadosa, levando em conta a doença materna, alternativas terapêuticas e o momento da gestação.
Rapamicina e fertilização in vitro: novas evidências de que o envelhecimento ovariano vai além dos cromossomos
Durante décadas, o declínio da fertilidade feminina foi interpretado quase exclusivamente como consequência do aumento de alterações cromossômicas dos óvulos. Embora esse fator seja inegavelmente central, essa explicação mostrou-se incompleta para entender um fenômeno amplamente observado na prática clínica: mulheres que ainda produzem óvulos, que fertilizam, mas cujos embriões frequentemente param de se desenvolver antes de atingir o estágio de blastocisto, mesmo quando os exames cromossômicos não explicam plenamente esse bloqueio.
Nos últimos anos, a biologia celular trouxe à tona um novo elemento nesse processo: o envelhecimento funcional da célula. Esse conceito não se limita ao DNA, mas envolve alterações no metabolismo, no equilíbrio entre produção e degradação de proteínas, na organização do citoesqueleto, na função mitocondrial e nos mecanismos de limpeza celular. Dentro desse novo paradigma, surge o trabalho publicado por Li e colaboradores em 2025, na revista Cell Reports Medicine, que propõe uma mudança importante de olhar: o envelhecimento reprodutivo não é apenas cromossômico, mas também um distúrbio da “economia interna” da célula, especialmente da forma como o óvulo e as células que o envolvem produzem e organizam proteínas.
O ponto de partida do estudo foi a observação de que, a partir de determinada faixa etária, há um aumento anormal da atividade dos ribossomos, as estruturas responsáveis pela produção de proteínas. Essa hiperatividade ribossomal leva a uma produção excessiva e desorganizada de proteínas, com maior formação de proteínas defeituosas, sobrecarga dos sistemas de degradação e acúmulo de resíduos celulares. Em vez de representar vitalidade, esse excesso de produção se traduz em perda de qualidade funcional. No contexto reprodutivo, isso pode comprometer diretamente a competência do óvulo e a capacidade do embrião de sustentar seu próprio desenvolvimento.
Para investigar essa hipótese, os autores desenharam um estudo em duas etapas integradas. Na primeira, de natureza mecanística, analisaram óvulos e células do cumulus (células que envolvem os óvulos) provenientes de mulheres submetidas a tratamentos de fertilização, abrangendo uma faixa etária ampla. Essas amostras foram submetidas a análises profundas de expressão gênica, síntese de proteínas, mecanismos de limpeza celular e alterações epigenéticas. O resultado foi consistente: com o avanço da idade, especialmente a partir da metade da terceira década de vida, surgia um padrão molecular caracterizado por aumento da atividade ribossomal (síntese de proteínas), maior estresse proteico, disfunção dos sistemas de reciclagem celular e alterações em vias relacionadas à meiose e à organização estrutural da célula. Em outras palavras, o complexo óvulo–cumulus passava a exibir sinais claros de desorganização interna, compatíveis com perda de competência biológica.
A partir dessa base experimental, os autores avançaram para a segunda etapa: um estudo clínico de intervenção. Foram avaliadas inicialmente 122 mulheres, das quais 100 foram incluídas e randomizadas em dois grupos de 50. Tratava-se de mulheres com infertilidade, muitas com histórico de falhas em ciclos anteriores, e cujo principal problema clínico era o baixo rendimento embrionário: poucos embriões viáveis, dificuldade de formar blastocistos e taxas reduzidas de gravidez.
Todas as participantes foram submetidas a um protocolo padronizado de fertilização in vitro, com estimulação ovariana com gonadotrofinas, monitorização ultrassonográfica e hormonal, disparo ovulatório com hCG, captação de oócitos 36 horas depois, fertilização por IVF ou ICSI conforme indicação, cultura embrionária até o dia 3 ou até blastocisto, transferência a fresco e suporte de fase lútea conforme rotina. Esse desenho foi intencional, buscando minimizar variáveis externas para que o principal fator de diferença fosse a intervenção proposta.
No grupo experimental, acrescentou-se Rapamicina por via oral, em dose baixa, durante um período de 21 a 28 dias. A medicação foi iniciada na fase lútea do ciclo anterior e mantida até o dia da coleta dos óvulos. O grupo controle realizou exatamente o mesmo protocolo reprodutivo, sem uso da Rapamicina. É importante destacar que se tratou de um esquema de curta duração e em dose considerada baixa, muito inferior àquela utilizada em contextos de transplante ou imunossupressão.
Os resultados clínicos foram expressivos. O grupo que utilizou Rapamicina apresentou aumento no número de óvulos fertilizados, maior número de embriões viáveis, maior proporção de embriões de boa qualidade e, sobretudo, maior número de blastocistos totais e de blastocistos de alta qualidade. Esses achados são particularmente relevantes, pois refletem exatamente o ponto crítico para muitas pacientes: a transição entre fertilização e desenvolvimento embrionário sustentado.
Esse ganho laboratorial se traduziu em melhora clínica. A taxa de gravidez clínica foi significativamente maior no grupo Rapamicina em comparação ao grupo Controle. Quando a análise foi restrita às transferências em blastocisto, a diferença tornou-se ainda mais evidente, reforçando a ideia de que o principal impacto da intervenção ocorreu na competência embrionária e na capacidade de evolução até estágios mais avançados.
Do ponto de vista de segurança, o estudo não identificou aumento de complicações relacionadas à gestação nem sinais negativos evidentes nos bebês nascidos durante o período de acompanhamento. Embora esses dados devam ser interpretados com cautela, sobretudo pela dimensão amostral, eles sugerem que, dentro daquele desenho e janela de exposição, não houve alerta clínico imediato.
A interpretação desses achados deve ser cuidadosa, porém aberta. O estudo não propõe que a Rapamicina “rejuvenesça” óvulos nem elimine o impacto do envelhecimento cromossômico. O que ele sugere, de maneira consistente, é que existe um componente funcional do envelhecimento ovariano potencialmente modulável: o equilíbrio interno da célula, a organização da produção proteica e a qualidade do microambiente que sustenta o desenvolvimento embrionário.
Do ponto de vista clínico, isso abre uma perspectiva nova. Para pacientes em que o principal obstáculo é a baixa formação de blastocistos, o bloqueio de desenvolvimento embrionário e a repetição de ciclos com baixo rendimento, a Rapamicina surge como um possível adjuvante racional, baseado em mecanismo, e não apenas em tentativa empírica.
Naturalmente, trata-se de um primeiro passo. A consolidação desse conceito exige estudos maiores, replicação dos resultados, definição de subgrupos que mais se beneficiam, comparação entre diferentes protocolos de estimulação e acompanhamento mais amplo de desfechos perinatais. Ainda assim, o trabalho de Li e colaboradores inaugura uma mudança de patamar: ele desloca o foco exclusivo do cromossomo para a biologia celular integrada e demonstra, pela primeira vez em humanos, que modular vias relacionadas à proteostase (equilíbrio das proteínas) e ao metabolismo celular pode melhorar de forma mensurável os desfechos da fertilização in vitro.
Em síntese, este estudo sugere que o envelhecimento reprodutivo não é apenas uma questão de quantidade ou de integridade cromossômica dos óvulos, mas de qualidade funcional do ambiente celular que sustenta o início da vida. Ao demonstrar que a Rapamicina pode melhorar parâmetros embrionários e taxas de gravidez em um grupo selecionado de pacientes, ele abre caminho para uma nova geração de intervenções adjuvantes em reprodução assistida, fundamentadas não apenas na estimulação hormonal, mas também na modulação biológica profunda do ovário.
Rapamicina, endometriose e fertilização in vitro: bases biológicas e evidências clínicas de um novo possível adjuvante terapêutico
A endometriose é tradicionalmente descrita como a presença de tecido semelhante ao endométrio fora da cavidade uterina. No entanto, essa definição anatômica é insuficiente para explicar a complexidade da doença e, sobretudo, seu impacto profundo sobre a fertilidade. Hoje se sabe que a endometriose é também uma condição inflamatória crônica, capaz de modificar o funcionamento do sistema imune, alterar o metabolismo local, aumentar o estresse oxidativo e comprometer de forma silenciosa o ambiente ovariano e folicular.
Na prática clínica, isso se manifesta de maneira muito clara. Muitas mulheres com endometriose não apresentam apenas dor ou alterações anatômicas, mas também respostas ovarianas piores, óvulos mais frágeis, taxas reduzidas de fertilização, embriões com menor capacidade de desenvolvimento e, consequentemente, resultados mais limitados em fertilização in vitro (FIV). Mesmo quando a coleta é numericamente adequada, a qualidade biológica do ambiente onde o óvulo se desenvolve pode estar comprometida.
Foi a partir dessa compreensão mais moderna da endometriose que surgiu o racional do estudo intitulado “A cohort study on IVF outcomes in infertile endometriosis patients: the effects of rapamycin treatment”. Os autores partiram da hipótese de que parte da infertilidade associada à endometriose poderia estar relacionada a um microambiente folicular biologicamente envelhecido, pró-oxidativo e funcionalmente disfuncional. Dentro desse contexto, propuseram investigar se a Rapamicina — um modulador da via mTOR, amplamente envolvido no controle do metabolismo celular, inflamação, estresse oxidativo e processos de senescência — poderia atuar como um agente capaz de “recondicionar” esse ambiente antes de um novo ciclo de FIV.
O estudo foi conduzido em desenho de coorte retrospectiva, analisando dados reais de prática clínica. Foram incluídas 168 mulheres com diagnóstico de endometriose e infertilidade, todas submetidas a dois ciclos consecutivos de fertilização in vitro. Esse ponto é central para a interpretação dos resultados, pois reflete exatamente o que acontece no cotidiano dos centros de reprodução: a paciente realiza um primeiro ciclo, não obtém o desfecho desejado e retorna para uma nova tentativa.
Dentro dessa população, 80 mulheres utilizaram Rapamicina como tratamento adjuvante antes do segundo ciclo, enquanto 88 mulheres seguiram diretamente para o novo ciclo sem nenhuma intervenção adicional. Assim, formaram-se dois grupos naturais, permitindo comparar os desfechos do segundo ciclo entre mulheres expostas e não expostas à medicação, além de possibilitar a análise do desempenho de cada paciente em relação ao seu próprio ciclo anterior.
De acordo com o resumo disponível, a Rapamicina foi utilizada por um período de três meses antes do segundo ciclo de FIV.
Como foi usado o medicamento Rapamicina neste tratamento de fertilização
O esquema utilizado foi Rapamicina em dose baixa por via oral, 1 vez ao dia, iniciada 3 meses antes da indução da ovulação (ou seja, antes da estimulação ovariana do segundo ciclo). A medicação foi descontinuada quando se confirmava ausência de gravidez ou quando um ultrassom demonstrava batimento cardíaco fetal (gravidez confirmada). Portanto, o uso foi planejado como pré-tratamento pré-FIV, não como intervenção apenas no período de transferência embrionária.
Neste estudo, as transferências foram todas a fresco no segundo ciclo, com embriões de terceiro dia (D3). Foram feitas duas comparações:
- Entre grupos no segundo ciclo: Rapamicina vs. Controle.
- Dentro da mesma paciente: primeiro ciclo (sem Rapamicina) vs. segundo ciclo (com Rapamicina, no grupo tratamento).
Os desfechos incluíram resposta ovariana (dias de estímulo, dose total de gonadotrofinas, estradiol no dia do hCG, número de oócitos e de oócitos maduros), taxas laboratoriais (fertilização), desfechos clínicos (implantação e gravidez clínica) e desfecho final (nascido vivo).
Resultados principais: No segundo ciclo, o grupo que recebeu Rapamicina apresentou melhor resposta ovariana (menos dias de estímulo e menor dose total de gonadotrofinas, com mais oócitos e mais oócitos maduros) e melhores taxas de fertilização, implantação e gravidez clínica em comparação ao grupo controle. No desfecho final, a taxa de nascido vivo foi maior no grupo Rapamicina (95%) em comparação ao Controle (65,5%). Além disso, em uma subanálise de fluido folicular (Rapamicina n=28 vs. Controle n=32), observou-se redução de marcadores de estresse oxidativo (8-OHdG e MDA) e redução de marcadores de senescência (p16 e p21), com aumento de marcadores antioxidantes (SOD e GSH-Px), reforçando a hipótese biológica de melhora do microambiente folicular.
Isso sugere que o medicamento melhorou o ambiente onde o óvulo se desenvolve, deixando-o de melhor qualidade, com maior chance de produzir e maior chance de implantação.
Em linguagem simples
A Rapamicina parece agir como um “preparador do ovário”.
Ela não estimula diretamente a ovulação.
Ela melhora o ambiente interno do ovário, tornando:
- o desenvolvimento dos óvulos mais eficiente
- a resposta ao tratamento hormonal melhor
- e as chances de gravidez maiores
Portanto, o período de três meses sugere que os autores buscaram uma intervenção capaz de atuar progressivamente sobre o microambiente ovariano, e não apenas interferir pontualmente durante a estimulação.
Um dos aspectos mais interessantes do estudo foi a tentativa de correlacionar melhora clínica com alterações biológicas mensuráveis. Para isso, os autores realizaram análises do fluido folicular em subgrupos das pacientes: 28 mulheres no grupo Rapamicina e 32 no grupo Controle, avaliadas nos dois ciclos. O fluido folicular representa, de forma direta, o ambiente imediato onde o óvulo se desenvolve.
No segundo ciclo, após o período de uso da Rapamicina, observou-se redução significativa de marcadores de estresse oxidativo, como 8-hidroxidesoxiguanosina e malondialdeído, ambos associados a dano molecular. Paralelamente, houve aumento de enzimas antioxidantes, como superóxido dismutase e glutationa peroxidase, indicando maior capacidade de defesa celular. Além disso, marcadores relacionados à senescência, como p16 e p21, apresentaram queda significativa.
Do ponto de vista biológico, esses achados são altamente coerentes com o racional proposto. Eles sugerem que o ambiente folicular se tornou menos inflamatório, menos oxidado e menos marcado por sinais de envelhecimento celular. Em termos simples, o óvulo passou a se desenvolver em um meio mais equilibrado, biologicamente mais favorável.
Essas mudanças moleculares se refletiram em resultados clínicos consistentes. No segundo ciclo, as mulheres que haviam utilizado Rapamicina apresentaram menor duração da estimulação ovariana, maior número de oócitos recuperados e maior número de oócitos maduros, sugerindo uma resposta ovariana mais eficiente. No laboratório, observaram-se maiores taxas de fertilização e, após a trasnfer6encia embrionária, maior taxa de implantação e maior taxa de gravidez clínica.
O desfecho mais relevante, entretanto, foi a taxa de nascido vivo. O grupo que utilizou Rapamicina apresentou aumento estatisticamente significativo no número de bebês nascidos vivos em comparação ao grupo controle. Esse dado confere peso clínico ao estudo, pois ultrapassa parâmetros intermediários e alcança o objetivo final do tratamento reprodutivo.
Em relação à segurança, os autores relatam que não foram observadas anomalias estruturais nos fetos nascidos de mulheres expostas à Rapamicina. Embora esse achado seja tranquilizador, ele deve ser interpretado com cautela. Estudos retrospectivos não possuem poder suficiente para detectar eventos adversos raros, e, portanto, esses dados representam um sinal inicial de segurança, mas não uma conclusão definitiva.
Do ponto de vista clínico, este estudo sustenta uma associação clara e biologicamente plausível entre o uso prévio de Rapamicina em mulheres com endometriose, a melhora do microambiente folicular e o aumento de desfechos positivos em FIV, incluindo nascido vivo. A coerência entre os achados moleculares e os resultados clínicos fortalece a hipótese de que modular vias relacionadas à inflamação, estresse oxidativo e senescência pode representar um novo caminho terapêutico adjuvante no tratamento da infertilidade associada à endometriose.
Ainda assim, é fundamental manter rigor científico. Por se tratar de um estudo retrospectivo, não é possível estabelecer causalidade definitiva, nem definir com precisão dose ideal, duração, janela de uso ou perfil completo de segurança. Esses pontos reforçam a necessidade de ensaios prospectivos randomizados para consolidar o papel da Rapamicina nesse contexto.
Em síntese, este trabalho inaugura uma linha conceitual relevante: a possibilidade de intervir farmacologicamente no microambiente ovariano antes da FIV em mulheres com endometriose, buscando não apenas contornar barreiras anatômicas, mas também restaurar, ao menos parcialmente, a qualidade biológica do ambiente onde o óvulo se desenvolve. Ele não propõe a Rapamicina como solução universal, mas como uma ferramenta potencial dentro de uma estratégia personalizada, voltada a pacientes cujo principal obstáculo reprodutivo está na qualidade do ambiente folicular.
Rapamicina, imunidade e falha de implantação: um novo paradigma no tratamento da infertilidade imunológica
Apesar dos avanços expressivos da reprodução assistida nas últimas décadas, as taxas globais de gravidez por ciclo de fertilização in vitro (FIV) permanecem relativamente estáveis. Um dos principais limites para o sucesso do tratamento continua sendo a falha de implantação embrionária. Estima-se que cerca de 70–75% das perdas reprodutivas ocorram justamente nesse momento inicial, quando um embrião de boa qualidade morfológica não consegue se implantar adequadamente no endométrio.
Dentro desse cenário, consolidou-se o conceito de falha de implantação recorrente (RIF – recurrent implantation failure), classicamente definida como a ausência de implantação após pelo menos três ciclos de FIV com transferência de embriões considerados de boa qualidade. Embora fatores embrionários, anatômicos e endometriais expliquem parte desses casos, uma proporção relevante de mulheres permanece sem causa aparente. Foi justamente nesse grupo que a imunologia reprodutiva passou a ganhar protagonismo.
A gestação humana é, do ponto de vista imunológico, um evento singular. O embrião carrega material genético parcialmente estranho ao organismo materno, e ainda assim é tolerado. Para que isso ocorra, o sistema imune precisa entrar em um estado finamente regulado, no qual respostas inflamatórias excessivas são suprimidas e mecanismos de tolerância são ativados. Entre os principais protagonistas desse equilíbrio estão os linfócitos T reguladores (Treg), que promovem tolerância imunológica, e os linfócitos Th17, cuja ativação excessiva se associa a inflamação, rejeição tecidual e falhas reprodutivas.
Diversos trabalhos anteriores já haviam demonstrado que mulheres com abortamento recorrente e falha de implantação apresentam redução de Treg, aumento de Th17 e elevação da razão Th17/Treg. Esse desequilíbrio favorece um ambiente uterino pró-inflamatório, biologicamente incompatível com a implantação embrionária.
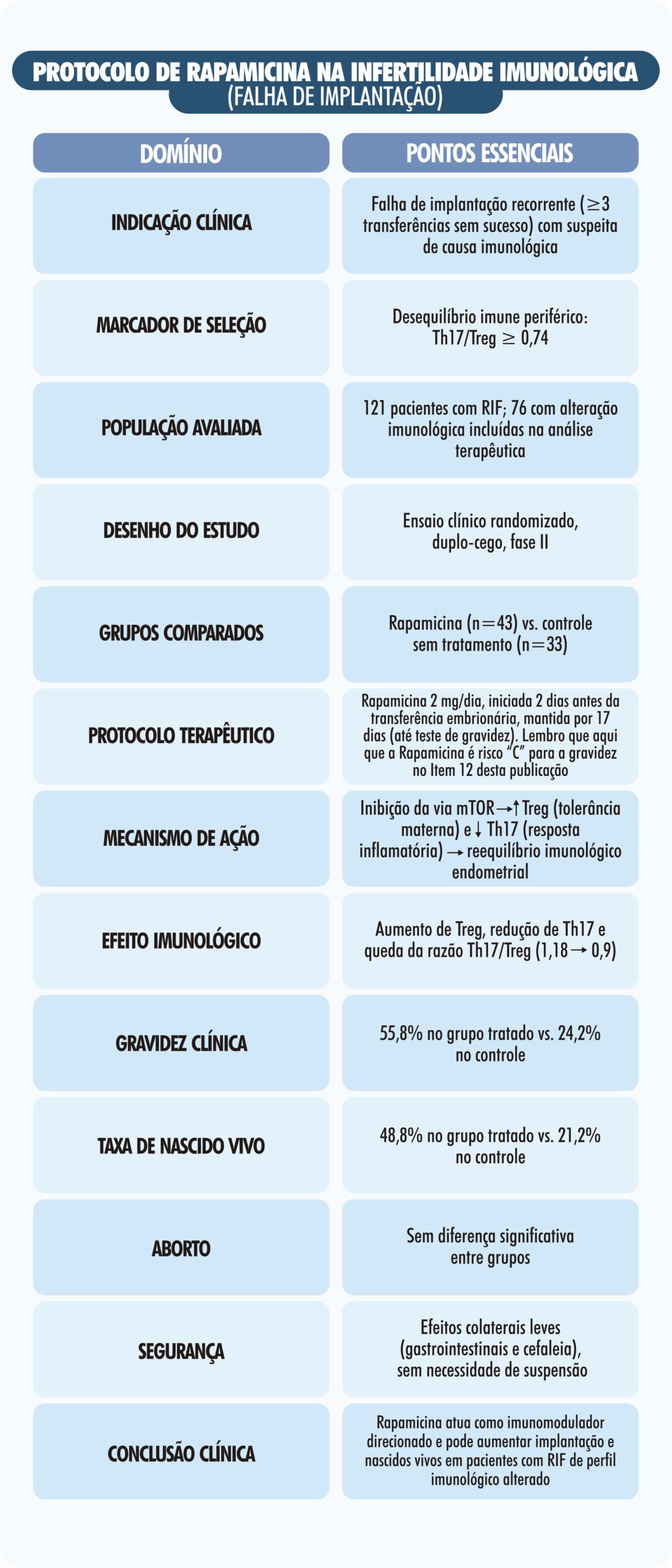
Foi nesse contexto que Ahmadi e colaboradores desenharam um ensaio clínico fase II, randomizado e duplo-cego, para investigar se a Rapamicina (sirolimus), um inibidor da via mTOR amplamente utilizado em transplantes, poderia modular esse eixo imunológico e, com isso, melhorar os resultados reprodutivos em mulheres com falha de implantação recorrente de base imunológica.
O estudo incluiu inicialmente 121 mulheres com histórico de pelo menos três falhas de implantação após FIV. Todas foram submetidas a uma avaliação rigorosa, excluindo fatores uterinos, infecciosos, endócrinos, genéticos e trombofílicos. Antes do ciclo índice, entre o 5º e o 10º dia do ciclo menstrual, foi realizada análise imunológica periférica por citometria de fluxo para quantificação de células Th17 e Treg.
Os autores estabeleceram valores de referência a partir de um grupo de mulheres férteis e definiram como patológica uma razão Th17/Treg igual ou superior a 0,74. Setenta e seis pacientes (62,8%) apresentaram esse perfil imunológico alterado. Apenas essas mulheres foram incluídas na etapa terapêutica do estudo.
Essas 76 pacientes foram então divididas em dois grupos: 43 receberam Rapamicina e 33 formaram o grupo controle, sem uso da medicação. Os grupos eram homogêneos em idade, IMC, histórico obstétrico, número de falhas prévias, qualidade embrionária transferida e espessura endometrial.
O protocolo de intervenção foi claro e clinicamente aplicável. A Rapamicina foi iniciada dois dias antes da transferência embrionária e mantida até o dia do teste de gravidez, totalizando 17 dias de uso. A dose utilizada foi de 2 mg por dia, por via oral. Durante esse período, as pacientes foram submetidas ao protocolo habitual de estimulação ovariana, captação de oócitos, fertilização, cultivo embrionário e transferência, sem qualquer modificação técnica adicional.
Além dos desfechos reprodutivos, o estudo teve um componente imunológico profundo. Amostras de sangue periférico foram coletadas antes da intervenção e 15 dias após a transferência embrionária. Vale lembrar quea Rapamicina é risco “C” para a gravidez, já descrito no Item 12 desta publicação. Nessas amostras, os autores avaliaram não apenas a frequência de Treg e Th17 por citometria de fluxo, mas também a expressão gênica de fatores-chave (FoxP3 para Treg e RORγt para Th17) e o perfil de citocinas associadas a esses linfócitos.
Antes do tratamento, as mulheres com RIF apresentavam claramente um perfil pró-inflamatório: menor proporção de Treg, maior proporção de Th17, elevação da razão Th17/Treg, redução da expressão de FoxP3, aumento de RORγt, níveis mais baixos de IL-10 e TGF-β (citocinas reguladoras) e níveis elevados de IL-17 e IL-23 (citocinas inflamatórias). Esse conjunto de achados confirmava que se tratava de um grupo com disfunção imunológica mensurável.
Após 17 dias de Rapamicina, o cenário imunológico se modificou de forma consistente. Houve aumento significativo da frequência de células Treg, redução significativa das células Th17 e queda da razão Th17/Treg. Em paralelo, observou-se aumento da expressão de FoxP3 e tendência à redução de RORγt. No nível funcional, o padrão de citocinas deslocou-se em direção a um perfil mais tolerogênico.
Em contraste, no grupo Controle, nenhuma dessas variáveis imunológicas se alterou de maneira significativa.
Essas mudanças biológicas se refletiram de forma direta nos desfechos reprodutivos. A taxa de gravidez clínica no grupo tratado foi de 55,81%, comparada a 24,24% no grupo controle. Ainda mais relevante, a taxa de nascido vivo atingiu 48,83% no grupo Rapamicina, contra 21,21% no grupo sem tratamento, com alta significância estatística.
Esses resultados foram observados tanto em transferências a fresco quanto em ciclos com embriões congelados, reforçando que o benefício não estava restrito a um tipo específico de protocolo.
Do ponto de vista de segurança, os efeitos colaterais relatados foram leves, incluindo cefaleia, náusea, constipação e diarreia, sem necessidade de suspensão do tratamento. Entre os recém-nascidos, a maioria evoluiu sem intercorrências, havendo apenas dois casos de baixo peso ao nascer, sem registro de malformações estruturais. Embora esses dados sejam tranquilizadores, os próprios autores ressaltam que o estudo não foi desenhado para detectar eventos raros.
A interpretação clínica desse trabalho é particularmente relevante. Diferentemente de abordagens empíricas, este estudo selecionou um subgrupo muito específico de pacientes: mulheres com falha de implantação recorrente associada a um perfil imunológico claramente alterado. A Rapamicina não foi utilizada como “imunossupressor inespecífico”, mas como modulador de uma via biologicamente coerente com a fisiopatologia da implantação.
O estudo demonstra, em humanos, que é possível intervir farmacologicamente no eixo Th17/Treg, restaurar parcialmente a tolerância imunológica e, com isso, aumentar de forma expressiva as taxas de gravidez e nascido vivo em um grupo altamente selecionado de pacientes.
Naturalmente, trata-se de um ensaio fase II, com número limitado de participantes. Ainda são necessários estudos maiores, multicêntricos, com seguimento prolongado, para definir com precisão critérios de indicação, dose ideal, janela terapêutica e perfil de segurança reprodutiva a longo prazo.
Ainda assim, este trabalho inaugura um marco conceitual importante: a falha de implantação, em uma parcela relevante das mulheres, não é apenas um problema embrionário ou endometrial, mas também um distúrbio de tolerância imunológica mensurável e potencialmente tratável.
Ao demonstrar que a Rapamicina pode reequilibrar o sistema imune e melhorar desfechos reprodutivos de forma consistente, este estudo abre caminho para uma nova geração de estratégias em reprodução assistida — estratégias que deixam de atuar apenas sobre hormônios e embriões, e passam a intervir diretamente nos mecanismos biológicos que permitem, ou impedem, que a gestação se inicie.
Considerações finais
A compreensão do envelhecimento reprodutivo feminino vem passando por uma transformação profunda. Durante décadas, esse processo foi interpretado quase exclusivamente como consequência do esgotamento da reserva ovariana e do aumento das alterações cromossômicas dos óvulos. Embora esses fatores permaneçam centrais, evidências recentes mostram que essa explicação é incompleta.
Hoje se sabe que o envelhecimento ovariano envolve também alterações funcionais complexas, relacionadas ao metabolismo celular, ao equilíbrio da produção e da reciclagem de proteínas, à integridade mitocondrial, ao estresse oxidativo e à regulação imunológica. Nesse contexto mais amplo, a via mTOR emerge como um dos principais eixos biológicos que conectam crescimento celular, envelhecimento e fertilidade.
A Rapamicina, ao modular essa via, tem um efeito potencial de reorganizar o funcionamento interno das células, promovendo maior equilíbrio metabólico, reduzindo estresse celular e favorecendo mecanismos naturais de reparo, como a autofagia.
Os estudos analisados neste trabalho sugerem que essa modulação pode impactar a fertilidade em múltiplos níveis:
– No ovário, há evidências experimentais de que a Rapamicina pode retardar o recrutamento folicular e preservar a funcionalidade dos oócitos. Um grande ensaio clínico (VIBRANT) está em andamento para testar essa hipótese e em breve teremos os resultados.
– Em protocolos de fertilização in vitro, dados clínicos iniciais indicam que seu uso iniciado na fase lútea do ciclo anterior e durante a estimulação ovariana pode melhorar a qualidade embrionária, proporcionar maior formação de blastocistos e aumento das taxas de gravidez em grupos selecionados de pacientes.
– Em mulheres com endometriose em ciclos de FIV, seu uso por 3 meses antes da estimulação ovariana parece atuar na redução do estresse oxidativo e da senescência do microambiente folicular, podendo impactar na melhoria da qualidade ovular, formação de embriões e taxas de gravidez.
– Já no campo da imunologia reprodutiva, a Rapamicina demonstrou potencial na capacidade de reequilibrar mecanismos de tolerância materno-fetal, favorecendo a implantação embrionária.
Apesar desses achados promissores, é fundamental manter uma interpretação crítica e prudente. A maior parte das evidências ainda deriva de estudos experimentais, ensaios clínicos com amostras limitadas ou análises retrospectivas. Ainda não existem dados suficientes para definir com precisão quais pacientes mais se beneficiariam, qual o regime ideal de dose e duração do tratamento, nem o perfil completo de segurança reprodutiva em longo prazo.
Assim, a Rapamicina não deve ser vista como uma solução universal para infertilidade. Seu papel atual deve ser compreendido como o de um possível adjuvante terapêutico, baseado em mecanismos biológicos plausíveis e aplicável, de forma individualizada, a contextos específicos de falha reprodutiva.
Em síntese, a Rapamicina representa uma das fronteiras mais promissoras da medicina reprodutiva contemporânea. No entanto, seu uso clínico deve evoluir de forma responsável, sustentado por evidências robustas, protocolos bem definidos e acompanhamento rigoroso, para que seu potencial possa ser incorporado à prática com segurança e benefício real para as pacientes.
Perguntas e respostas sobre a Rapamicina na fertildade da mulher
Não. O jeito mais fácil de entender é este: o congelamento de óvulos “guarda” os óvulos que a mulher tem hoje, na idade em que eles foram coletados. Já a Rapamicina é estudada como uma estratégia para tentar desacelerar o envelhecimento ovariano, ou seja, preservar por mais tempo a função do ovário dentro do corpo. São propostas diferentes. O congelamento é uma forma de preservação já consolidada. A Rapamicina, para fertilidade, ainda está em fase de investigação e não substitui essa segurança. O mais correto é enxergar como abordagem complementar, quando houver indicação médica.
Ainda não existe uma idade “oficial” definida por consenso médico para isso. Como essa aplicação é experimental/off-label em fertilidade, a decisão depende de contexto: idade, reserva ovariana, desejo reprodutivo, histórico familiar de menopausa precoce e tempo planejado para engravidar. Em teoria, iniciar mais cedo pode fazer sentido do ponto de vista preventivo, porque há mais reserva para preservar. Por outro lado, isso também significa maior tempo de exposição a uma medicação que exige acompanhamento e cuja eficácia nessa finalidade ainda não está comprovada em estudos definitivos. Então, mais importante do que uma idade fixa é uma avaliação individualizada.
Isso exige planejamento médico rigoroso. A Rapamicina (sirolimus) tem alerta importante de segurança na bula: pode causar dano fetal e é orientado evitar gestação durante o uso e por um período após a suspensão. Por isso, ela não deve ser usada “por conta” enquanto se tenta engravidar. Se algum médico optar por usar em estratégia off-label, normalmente é necessário organizar janelas de uso e janelas de tentativa, com suspensão antes da concepção e acompanhamento muito próximo. Um ponto importante para o público leigo: Rapamicina mexe numa via celular central (mTOR), então não é um “suplemento leve”.
O que dá para dizer de forma honesta é: não temos dados suficientes em humanos para afirmar segurança na gestação. No estudo da Fudan University (Fan et al., 2025), em mulheres com endometriose que usaram Rapamicina por 3 meses antes da FIVe mantiveram após a transferência embrionária até 6 semanas de gestação, os autores relataram que não observaram anomalias estruturais nos fetos nascidos. Isso é um dado tranquilizador, mas ainda limitado, porque foi um estudo retrospectivo, com amostra pequena e não prova segurança definitiva. Por precaução, a bula mantém a recomendação de não usar durante a gravidez.
- Não existe uma “dose padrão de fertilidade” validada para todas as mulheres. Em uso clínico tradicional (como transplantes), o ajuste pode ser guiado por níveis sanguíneos da medicação e por metas terapêuticas. Em fertilidade, como é uso off-label, o acompanhamento costuma ser ainda mais individualizado. Na prática, o médico pode acompanhar:
- sintomas e efeitos colaterais
- padrão menstrual
- exames metabólicos (glicose, colesterol, triglicerídeos)
- hemograma e outros exames de segurança
- marcadores de reserva ovariana (como AMH)
- ultrassom com contagem folicular (AFC)
- O principal ponto para leigos é: dose de Rapamicina não se “acerta no olho”. Precisa de monitorização.
Essa resposta precisa ser ajustada para ficar mais precisa: ela está sendo estudada, mas ainda não é tratamento comprovado para insuficiência ovariana prematura (IOP). Há dados experimentais e pré-clínicos mostrando preservação de folículos e melhora de função ovariana em modelos animais, e isso abriu caminho para pesquisas em humanas. Porém, dizer que “restaura” a função ovariana de forma confiável em mulheres com IOP ainda é cedo demais. Em algumas situações, o raciocínio é tentar proteger folículos remanescentes, quando ainda existe alguma atividade ovariana. Se não houver folículos funcionantes, a chance de benefício cai muito.
Hoje, isso é estimativa, não certeza. Números como “5 anos” (e até mais em algumas reportagens) vêm de projeções preliminares baseadas em hipóteses de desaceleração do envelhecimento ovariano, e não de estudos longos já concluídos mostrando, na prática, menopausa adiada por esse tempo. Em outras palavras: é uma possibilidade em investigação, interessante, mas ainda não comprovada em ensaios clínicos robustos com seguimento de longo prazo.
A ideia vem de estudos (principalmente em animais) mostrando que esquemas intermitentes podem manter parte dos efeitos desejados e reduzir alguns efeitos indesejados, especialmente metabólicos e imunológicos, quando comparados ao uso diário contínuo. Isso se relaciona, em parte, a menor impacto sobre mTORC2 em certos contextos. Mas é importante explicar de forma simples: “semanal” não é automaticamente melhor para todas as pessoas. É uma estratégia farmacológica que pode melhorar tolerabilidade em alguns cenários, e não uma regra universal. Em fertilidade, por ser uma área ainda em estudo, costuma-se ser conservador e individualizar muito.
Os estudos sugerem que pode atuar nos dois aspectos, mas com níveis de evidência diferentes:
- Quantidade / preservação da reserva: há boa base biológica e estudos em animais mostrando preservação de folículos e AMH. Entretanto, ensaio clínico em mulheres está ainda em andamento.
- Qualidade: existem sinais indiretos de melhora (menos estresse oxidativo, marcadores de senescência mais baixos, melhores desfechos em FIV em estudos pequenos), mas ainda faltam estudos humanos grandes e controlados para confirmar de forma definitiva.
Então, para o público leigo, a mensagem correta é: há promessa real, mas ainda não é prova final.
Os sinais mais comuns que merecem atenção incluem:
- aftas / inflamação na boca (estomatite)
- alterações menstruais (ciclo bagunçado, atraso importante, ausência de menstruação)
- alterações no colesterol e triglicerídeos
- piora da glicemia em algumas pessoas
- edema, desconfortos gastrointestinais ou infecções
- Nem todo efeito colateral significa “dose alta”, às vezes significa sensibilidade individual. Mas, para leigos, a regra é: se aparecer sintoma novo, não ajuste sozinho, avise o médico.
Aqui também reforçamos: há sinal de benefício em contexto de FIV em pacientes com endometriose, mas isso não significa que ela trate a endometriose profunda como doença de forma comprovada. O estudo da Fudan mostrou associação com melhora de marcadores de estresse oxidativo e senescência no fluido folicular, além de melhores resultados de FIV após 3 meses de uso antes do ciclo. Isso é muito interessante, especialmente para a parte reprodutiva. Porém, ainda não é evidência suficiente para dizer que a Rapamicina “trata a lesão profunda”, dor, infiltração ou substitui terapias estabelecidas.
Em muitos protocolos de fertilidade, suplementos como CoQ10 e, às vezes, melatonina são usados com objetivo de suporte mitocondrial e antioxidante. Em teoria, a combinação pode fazer sentido biológico. Mas o ponto mais importante é este: “fazer sentido” não é o mesmo que estar comprovado. Ainda faltam estudos clínicos fortes testando especificamente combinações como Rapamicina + CoQ10 e mostrando qual dose, por quanto tempo e em quais pacientes funciona melhor. Portanto, pode ser combinado em alguns casos, mas deve ser feito com critério, para evitar excesso de medicações sem ganho real.
Não. A Rapamicina (sirolimus) não é estrogênio, progesterona, testosterona nem outro hormônio sexual. Ela é uma droga que atua em uma via de sinalização celular chamada mTOR, com ação imunossupressora/imunomoduladora em seus usos aprovados. Em linguagem leiga: ela não “repõe hormônio”, ela pode modular o funcionamento de células em processos ligados a crescimento, metabolismo e envelhecimento.
Depende do que você chama de “resultado”:
- Sobre qualidade de óvulos e resultados da FIV, um estudo mostrou benefício com uso por 21 a 28 dias. Outro estudo mostrou melhora com uso por 3 meses. Isso não quer dizer que toda mulher terá resultado em 3 meses, mas é uma referência prática para entender o tempo biológico envolvido.
- Em relação a retardar a perda da reserva ovariana, ainda não temos dados, pois é algo ainda em estudo.
A resposta correta é: depende da indicação, da dose, do esquema e da monitorização. Existe experiência clínica consolidada com sirolimus em indicações aprovadas (como transplante e LAM), mas é uma medicação com efeitos colaterais relevantes e necessidade de acompanhamento. Já no uso para fertilidade/longevidade, os estudos ainda são mais curtos, muitas vezes com esquemas intermitentes, e ainda não temos respostas completas sobre segurança reprodutiva de longo prazo nessa finalidade. Então, para o público leigo: não é um remédio para usar sozinho nem por “moda”, e sim algo que só deve entrar em discussão com acompanhamento médico experiente.
Referências bibliográficas
- Adhikari D, Zheng W, Shen Y, Gorre N, Ning Y, Halet G, et al. Pharmacological inhibition of mTORC1 prevents over-activation of primordial follicles and preserves ovarian reserve. PLoS One. 2013;8(12):e53810.
- Ahmadi M, Aghajanpour S, Ghaebi M, Dolati S, Abbaspour-Aghdam S, Danaii S, et al. Sirolimus improves pregnancy outcomes in patients with recurrent implantation failure by modulating Th17/Treg balance. Am J Reprod Immunol. 2019;82(5):e13145.
- Bindels J, De Sutter P, Tilleman K, Wyckmans E, Vandaele L. Ovarian cryopreservation with rapamycin improves fertility restoration after transplantation. Sci Rep. 2025;15:94588.
- gov. Effect of rapamycin in ovarian aging (VIBRANT study) [Internet]. Bethesda (MD): National Library of Medicine; 2023 [cited 2026 Feb 8]. Available from: https://clinicaltrials.gov/NCT05836025
- gov. Immunomodulatory effects of rapamycin on pregnancy outcomes in patients undergoing IVF treatment [Internet]. Bethesda (MD): National Library of Medicine; 2017 [cited 2026 Feb 8]. Available from: https://clinicaltrials.gov/NCT03161340.
- Columbia University Irving Medical Center. Pilot study evaluates weekly rapamycin to slow ovarian aging [Internet]. New York; 2023 [cited 2026 Feb 8]. Available from: https://www.nyp.org
- Dou X, Sun Y, Li J, Zhang J, Hao D, Liu W, et al. Short-term rapamycin treatment increases ovarian lifespan in young and middle-aged female mice. Aging Cell. 2017;16(4):825–836.
- Driva TS, Schatz C, Haybaeck J. Endometriosis-Associated Ovarian Carcinomas: How PI3K/AKT/mTOR Pathway Affects Their Pathogenesis. 2023 Aug 16;13(8):1253.
- Fan J, Chen C, Zhong Y. A cohort study on IVF outcomes in infertile endometriosis patients: the effects of rapamycin treatment. Reprod Biomed Online. 2024 Jan;48(1):103319.
- Goldman KN, Chenette D, Arju R, Duncan FE, Keefe DL, Grifo JA, et al. mTORC1/2 inhibition preserves ovarian function and fertility during genotoxic chemotherapy. Proc Natl Acad Sci U S A. 2017;114(12):3186–3191.
- Harrison DE, Strong R, Sharp ZD, Nelson JF, Astle CM, Flurkey K, et al. Rapamycin fed late in life extends lifespan in genetically heterogeneous mice. Nature. 2009 Jul 16;460(7253):392-5.
- Li J, Wang H, Zhu P, Chen H, Zuo H, Liu C, et al. Ribosome dysregulation and intervention in age-related infertility. Cell Rep Med. 2025 Nov 18;6(11):102424. doi: 10.1016/j.xcrm.2025.102424.
- Lu H, Yang HL, Zhou WJ, Lai ZZ, Qiu XM, Fu Q, et al. Rapamycin prevents spontaneous abortion by triggering decidual stromal cell autophagy-mediated NK cell residence. Autophagy. 2021 Sep;17(9):2511-2527.
- Mannick JB, Del Giudice G, Lattanzi M, Valiante NM, Praestgaard J, Huang B, et al. mTOR inhibition improves immune function in the elderly. Sci Transl Med. 2014 Dec 24;6(268):268ra179.
- Nakamura A, Kuroda K, Takahashi T, Iwasa T. mTOR inhibitors as potential therapeutics for endometriosis. Mol Hum Reprod. 2024;30(12):gaae041.
- Qi Q, Zhang H, Liu Y, Wang R. Pathogenesis of endometriosis-related infertility: molecular mechanisms and therapeutic perspectives. Front Endocrinol (Lausanne). 2025;16:1558271.
- Sato Y, Kawamura K, Cheng Y, Suzuki N, Deguchi M, Takae S, et al. Rapamycin suppresses activation of primordial follicles and preserves ovarian reserve in mice. J Assist Reprod Genet. 2020;37(2):317–325.
- Tanaka Y, Kimura F, Takebayashi A, Kita N, Takahashi A, Murakami T. Mechanistic target of rapamycin (mTOR) inhibitors for fertility preservation and ovarian aging: current evidence and future directions. F S Rev. 2025;6(1):45–58.
- Wu Q, Fan J, Sheng Q, He X. Rapamycin improves endometriosis‑related infertility involving ovarian senescence via the PPARα/IGFBP2 pathway. Mol Med Rep. 2026 Jan;33(1):12.
- Yang Q, Dai S, Luo X, Zhu J, Li F, Liu Y, et al. Rapamycin improves the quality and developmental competence of mouse oocytes by repairing DNA damage during in vitro maturation. Reprod Biol Endocrinol. 2022;20(1):63.
- Yildirim E, Onel T, Agus S, Gunalan E, Yilmaz B, Aydin MS, Yaba A. The effect of rapamycin treatment on mouse ovarian follicle development in dehydroepiandrosterone-induced polycystic ovary syndrome mouse model. 2024 Oct;32(5):386-395.