(Alguns esclarecimentos)
O que é Infertilidade?
Um indivíduo, homem ou mulher, é considerado infértil quando apresenta alterações no sistema reprodutor que diminuem a capacidade ou o impedem de ter filhos. A princípio, um casal é considerado infértil quando após 12 a 18 meses de relações sexuais frequentes e regulares, sem nenhum tipo de contracepção, não conseguem a gestação. Entretanto, esse período pode variar com a idade da mulher e a ansiedade do casal. Não é necessário que um casal cuja mulher tenha mais de 35 ou 38 anos espere este tempo, pois nesta fase de vida em que a fertilidade diminui gradativa e progressivamente, seis meses valem muito, e, por isso, poderemos abreviar esse período para seis a doze meses, ou menos. Após os 40 anos, três ou quatro meses já são o suficiente. Nem sempre os casais, mesmo os mais jovens, com menos de 30, aguentam a ansiedade e esperam os 18 meses. Por isso, mesmo tendo conhecimento do período teórico de espera, muitas vezes antecipamos a pesquisa para ajustar a ciência ao bom senso e ao bem-estar do casal. A chance de um casal que não tenha nenhum tipo de problema e mantenha relações sexuais nos dias férteis conceber por meios naturais é de 20% ao mês. Com o auxílio de técnicas de reprodução assistida, a taxa de gestação pode chegar a 50% ao mês em mulheres com menos de 35 anos.
A infertilidade, ao contrário do que se acreditava no passado, é um problema do casal, e não exclusivo da mulher. Sabemos que 30% das causas são femininas e outros 30% são masculinas. Em 40% dos casos, ambos os fatores estão presentes.
A infertilidade pode ser primária, quando o casal nunca engravidou, ou secundária, quando já houve gestação anterior. Antigamente, utilizava-se o termo esterilidade como sendo a impossibilidade de gestação e infertilidade quando havia a diminuição da capacidade de conceber. Atualmente, as duas palavras são geralmente empregadas como sinônimos.
Índice
ToggleEstudos mostram que até 15% dos casais em idade fértil apresentam dificuldade para engravidar, e metade deles terá de recorrer a tratamentos de reprodução assistida.
Exames que avaliam a fertilidade do casal
Na pesquisa da fertilidade, os fatores são estudados levando-se em consideração cada uma das etapas no processo de reprodução. Para cada uma delas existem exames básicos que devem ser solicitados já na primeira consulta, com o objetivo de afastar ou confirmar hipóteses diagnósticas.
Resumindo de uma forma didática, são cinco os fatores que devem ser pesquisados e que podem atrapalhar um casal para ter filhos. Entretanto, deve-se considerar que alguns casais não conseguem a gestação durante um determinado período e não se encontram justificativas médicas para esta dificuldade, a chamada Infertilidade Inexplicável ou Infertilidade Sem Causa Aparente (ISCA). Os fatores de infertilidade são:
- I. Fator hormonal e fator ovariano: problemas hormonais da mulher e da ovulação;
- II. Fator anatômico: pesquisa da integridade anatômica do útero, tubas, colo uterino e aderências;
- III. Fator endometriose;
- IV. Fator masculino;
- V. Fator imunológico: pesquisa da incompatibilidade entre o muco cervical e o espermatozoide, o embrião e o útero, ou entre os gametas femininos e masculinos, causada pela hostilidade, uma espécie de “alergia”. Esse fator, entretanto, não tem evidências científicas que comprovem os resultados encontrados e as vantagens nas chances de fertilização. Por esse motivo, só devem ser solicitados exames em situações específicas;
- VI. Infertilidade Inexplicável: Infertilidade Sem Causa Aparente (ISCA), já descrita acima.
I. Fator hormonal e fator ovariano
Esse fator representa 50% dos casos de infertilidade, por falta total de ovulação (anovulação) ou por um defeito da mesma (disovulia – insuficiência de corpo lúteo). A pesquisa da ovulação é feita por meio de métodos indiretos que, em conjunto, dão o diagnóstico da existência ou não da ovulação. O tratamento depende das alterações observadas.
Dosagens hormonais: São realizadas durante o ciclo menstrual, procurando-se avaliar a existência, a qualidade e o período da ovulação. As dosagens devem ser feitas na época adequada, estipulada pelo médico, e os hormônios dosados são geralmente: FSH, LH, estradiol, prolactina, progesterona e outros que poderão ser indicados de acordo com as suspeitas diagnósticas (tireoide, por exemplo).
Ultrassonografia transvaginal seriada: Por meio deste exame, que é repetido algumas vezes durante o ciclo ovulatório, pode-se prever a rotura do folículo (ovulação). Nos momentos que antecedem a ovulação, o folículo que contém o óvulo atinge seu tamanho máximo, mais ou menos 20 mm, formando um pequeno cisto (cisto funcional). A ovulação nada mais é que a rotura desse “cisto” com a expulsão do óvulo, que será encaminhado ao útero por meio da tuba uterina, onde deverá ser fertilizado, passando a se chamar embrião. Enfim, o acompanhamento ultrassonográfico da ovulação prevê facilmente o dia mais fértil da mulher em determinado mês.
Biópsia do endométrio: Fornece material para exame microscópico e pode ser realizada no próprio consultório, durante o exame de vídeohisteroscopia, ao redor do 24º dia do ciclo menstrual. O exame desse material permite avaliar também a ação efetiva dos hormônios, informando se o endométrio está em sincronia com a fase do ciclo menstrual.
II. Fator anatômico
Consiste na pesquisa de alterações do órgão reprodutor, que podem impedir o encontro do espermatozoide com o óvulo dentro das tubas e a consequente fecundação.
O útero e as tubas devem exibir normalidade na sua morfologia e no seu funcionamento.
As alterações ocorrem em 20 a 30% dos casos de infertilidade. Além das causas inflamatórias, traumáticas, cirúrgicas, de malformações, de mioma etc., cumpre assinalar o papel dos fatores emocionais. O estresse pode ocasionar alterações do peristaltismo (movimento) das tubas, comprometendo a captação e o transporte do óvulo. Alguns exames podem ajudar a detectar melhor possíveis problemas. São eles:
Histerossalpingografia: É um raio X contrastado. Constitui um importante exame para que o médico avalie se a paciente apresenta tubas e cavidade uterina íntegras, o que é essencial na avaliação de sua fertilidade. O médico deve estar envolvido diretamente na interpretação e, sempre que possível, acompanhar a própria execução do procedimento. A avaliação das chapas do exame deve ser cuidadosa, verificando a presença de estenoses, sinéquias (aderências), septos, pólipos, malformações uterinas, obstruções tubárias e lesões mínimas tubárias. Os casos que demonstrem anormalidade podem seguir-se de laparoscopia e histeroscopia diagnósticas para prosseguir na avaliação. É interessante observar que até 20% das histerossalpingografias normais mostram anormalidade na videolaparoscopia.
Histerossonografia: É um exame que pode ser realizado no próprio consultório. Uma sonda especial é colocada no útero por via vaginal, e através dela injeta-se um fluido que distende a cavidade uterina, caminha em direção às tubas e atinge a cavidade pélvica. Esse procedimento é acompanhado pelo ultrassom e permite avaliar a anatomia da cavidade uterina e, indiretamente, dá a ideia da permeabilidade tubária pelo acúmulo de líquido intra-abdominal atrás do útero. Entretanto, este exame não substitui a histerossalpingografia para avaliação das tubas.
Ultrassonografia endovaginal: É um instrumento importante na avaliação inicial da paciente infértil. No passado, eram necessários procedimentos mais agressivos para averiguar anormalidades ovarianas e uterinas. Com o uso do ultrassom vaginal, hoje é mais fácil e segura a avaliação dessas estruturas pelo médico. Pode-se usar o ultrassom vaginal para diagnosticar uma variedade de problemas.
O comprometimento pode atingir os seguintes órgãos do sistema reprodutor:
Útero:
- miomas uterinos (tamanho e localização);
- anomalias estruturais, como alterações do formato do útero (útero bicorno ou didelfo);
- alterações anatômicas do endométrio.
Ovários:
- cistos;
- tumores;
- aspecto policístico.
O ultrassom vaginal pode também diagnosticar problemas ovarianos e, conforme descrito no item anterior, é muito útil ao se acompanhar uma paciente por meio da fase ovulatória de seu ciclo e avaliar a presença do folículo dominante. Quadros como cistos de ovários e endometriomas podem ser facilmente visualizados com o uso do ultrassom vaginal.
FIGURA 1
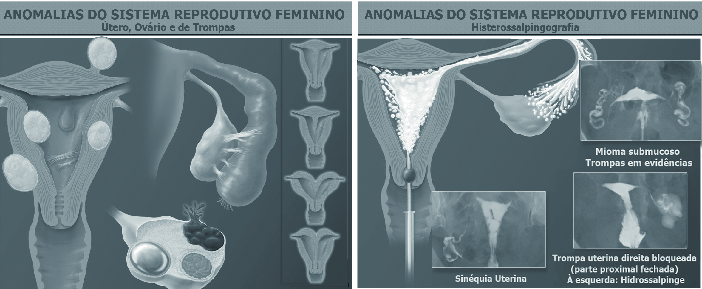
| Alterações da anatomia que podem comprometer a fertilidade: miomas, malformações, endometriose, aderências e hidrossalpinge. |
|---|
Videolaparoscopia: É um exame muito útil e sofisticado, feito em ambiente hospitalar sob anestesia geral. Com uma microcâmera de vídeo, introduzida no abdômen por meio de uma incisão mínima na região do umbigo, são visualizados os órgãos genitais: útero, tubas, ovários e órgãos vizinhos. Com esse aparelho é realizado um “passeio” pela cavidade abdominal, numa extraordinária visão panorâmica ao vivo e em cores. É possível ver tudo, com magníficos detalhes, na tela do monitor. Alterações na permeabilidade tubária, aderências e endometriose são diagnosticadas É um exame muito útil e sofisticado, feito em ambiente hospitalar sob anestesia geral. Com uma microcâmera de vídeo, introduzida no abdômen por meio de uma incisão mínima na região do umbigo, são visualizados os órgãos genitais: útero, tubas, ovários e órgãos vizinhos. Com esse aparelho é realizado um “passeio” pela cavidade abdominal, numa extraordinária visão panorâmica ao vivo e em cores. É possível ver tudo, com magníficos detalhes, na tela do monitor. Alterações na permeabilidade tubária, aderências e endometriose são diagnosticadas dessa forma e podem, ao mesmo tempo, ser tratadas cirurgicamente, sem a necessidade de cortar o abdômen. Esse equipamento permite a introdução de pinças especiais para a realização e atos operatórios, fazendo correções, como liberar os tecidos aderidos, cauterizar e vaporizar focos endometrióticos, coagular sangramentos, e até realizar cirurgias maiores se necessário (de miomas, cistos, gravidez tubária etc.).
O diagnóstico e o tratamento cirúrgico por videolaparoscopia devem ser feitos por profissionais com experiência em infertilidade e microcirurgia. Ao se detectar determinada alteração durante um exame, o cirurgião especializado em Reprodução Humana deverá ter experiência e capacidade para discernir as reais vantagens de um tratamento cirúrgico. Caso contrário, os traumas dessa cirurgia poderão piorar ainda mais a saúde reprodutiva dessa paciente.
Videohisteroscopia: Pode ser feita em consultório e permite, sem qualquer tipo de corte, o exame do interior do útero (endométrio). Com a mesma microcâmera utilizada no exame descrito acima é possível diagnosticar, na cavidade uterina, a existência de alterações, como miomas, pólipos, malformações e aderências, que são corrigidas cirurgicamente, quando necessário, pela mesma via.
Colo do Útero: O muco cervical, como já foi descrito, é extremamente importante no processo de fertilização, pois é nele que o espermatozoide “nada” em direção ao óvulo a ser fecundado. Alterações no colo uterino são responsáveis por 15% a 50% das causas de Infertilidade. A análise desse fator é feita por meio da avaliação do muco cervical, da videohisteroscopia e da colposcopia.
Aderências: Constituem o fator causado pela presença de obstáculos (aderências) na captação dos óvulos pela(s) tuba(s), que deve(m) estar sem obstrução em toda a sua extensão. Muitas vezes, os órgãos grudam uns nos outros, impedindo que exerçam sua função adequada. Geralmente, isso provém de infecções pélvicas, endometriose ou cirurgias nessa região. O diagnóstico inicial é sugerido pela histerossalpingografia, mas a confirmação é feita por meio da videolaparoscopia, o único exame que permite o diagnóstico definitivo e, concomitantemente, o tratamento cirúrgico. Quando não for possível a resolução pela via endoscópica, deve-se realizar a cirurgia pelas técnicas convencionais, levando-se em consideração os princípios da microcirurgia.
III. Fator endometriose
Endométrio é o tecido que reveste o útero internamente e é formado entre as menstruações. Esta “película” solta-se e sai juntamente com o sangue cada vez que a mulher menstrua. Por razões ainda não definidas, esse revestimento pode migrar e se alojar em outros órgãos, como ovários, tubas, intestinos, bexiga, peritônio, e até mesmo no próprio útero, dentro do músculo. Quando isso acontece, dá-se o nome de endometriose (inserida na musculatura do útero tem o nome de adenomiose), ou seja, endométrio fora do seu local habitual. A endometriose é responsável por cerca de 40% das causas femininas de infertilidade. A moléstia não é maligna e em certas pacientes se manifesta apenas discretamente, com leve aumento na intensidade das cólicas menstruais. Em outras, pode ser um martírio, com dores fortes e sangramentos abundantes (endometriose profunda). Em qualquer uma das situações, seja qual for o grau de endometriose, a fertilidade pode estar comprometida. Os indícios da existência dessa doença podem ser dados, além da história clínica, pela dosagem no sangue de uma substância chamada CA125, e por imagem suspeita vista pelo ultrassom com preparo intestinal, e realizados por profissionais especialistas nessa doença. Em casos mais avançados, devem ser solicitados ressonância magnética, colonoscopia e urografia excretora. Novos exames, como PCR, SAA, anticardiolipina IgG, IgA e IgM, além de outros marcadores, representam uma opção para pesquisa e tratamentos imunológicos futuros dessa patologia. Para confirmar o diagnóstico e graduar o comprometimento dos órgãos afetados pela doença, a videolaparoscopia é essencial, podendo, por meio dela, obter também a cura com a cauterização e ressecção dos focos. Um especialista em endometriose deve avaliar o caso. O tratamento clínico medicamentoso complementar é uma alternativa que deve ser avaliada caso a caso.
IV. Fator masculino
A pesquisa da fertilidade no homem é um capítulo importante na Reprodução Humana, tanto pela participação nas dificuldades do casal em ter filhos, quanto pelo constrangimento e a maneira da coleta do material (pela masturbação), além dos preconceitos que ainda existem envolvendo os possíveis diagnósticos (por mais absurdos que isso pareça).
NOTA 1
| ANOS CASOS EM QUE A RELIGIÃO CONDENA A MASTURBAÇÃO, O SÊMEN É COLETADO DURANTE UM TIPO ESPECIAL DE PRESERVATIVO, E ENCAMINHADO AO LABORATÓRIO LOGO APÓS A RELAÇÃO DO CASAL. |
|---|
A pesquisa da fertilidade masculina é sempre muito mais simples que a feminina. É fundamental que se saiba o que é relevante nessa pesquisa, para que resultados superficiais não levem o casal a perder tempo e dinheiro, além de sofrer com o desgaste psicológico que envolve esse tipo de tratamento. O fator masculino é responsável, isoladamente, por 30% a 40% dos casos de infertilidade e, associado ao fator feminino, por mais 20%; cúmplice, portanto, de 50% dos casais com dificuldade para engravidar. Visto que a avaliação deste fator é relativamente simples e pouco dispendiosa, esta deve ser realizada em todos os casos antes de qualquer indicação terapêutica. Este estudo é baseado na história clínica (antecedentes de infecção, traumas, cirurgias pregressas, impotência, hábitos como alcoolismo, tabagismo etc.), por meio de exame físico, espermograma e, em casos especiais, exames genéticos.
Causas da infertilidade masculina
- Diminuição do número de espermatozoides.
- Pouca mobilidade dos espermatozoides.
- Espermatozoides anormais.
- Ausência da produção de espermatozoides.
- Vasectomia.
- Dificuldades na relação sexual.
Doenças mais comuns
- Varicocele
- Infecções
- Problemas cromossômicos/genéticos
- Malformações
Alterações mais comuns encontradas no espermograma
Astenospermia: É quando a motilidade dos espermatozoides está diminuída ou, segundo alguns autores, é a alteração mais frequente no espermograma. As causas mais comuns são as infecções imunológicas, varicocele, tabagismo, alcoolismo, medicamentos, problemas psíquicos, endócrinos, estresse e doenças profissionais.
Oligosastenospermia: É a diminuição do número e da motilidade dos espermatozoides. As causas são as mesmas citadas no item anterior.
Teratospermia: São alterações do formato do espermatozoide. Os principais responsáveis por estas alterações são: as inflamações, algumas drogas, origem congênita e varicocele. Os espermatozoides capazes de fertilização devem ter formato perfeito. O formato ideal é o formato oval.
NOMENCLATURA
| NOME CIENTÍFICO | QUANTIDADE DE ESPERMATOZOIDES |
|---|---|
| AZOOSPERMIA | AUSÊNCIA DE ESPERMATOZOIDES |
| OLIGOSPERMIA | ABAIXO DE 20 MILHÕES/ML |
| OLIGOSPERMIA SEVERA | ABAIXO DE 05 MILHÕES/ML |
| POLISPERMIA | ACIMA DE 250 MILHÕES/ML |
| NECROSPERMIA | ACIMA DE 30% DE ESPERMATOZOIDES MORTOS |
Tratamentos do homem em casos difíceis
Recuperação dos espermatozoides diretamente dos testículos ou epidídimo.
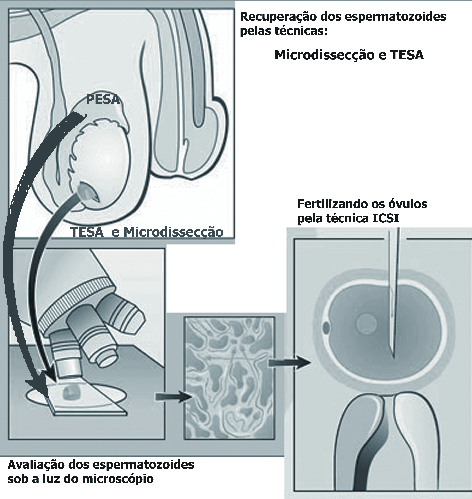
Em alguns casos, a qualidade dos espermatozoides é tão inadequada que é impossível realizarmos um tratamento por meio da coleta obtida pela ejaculação. Assim, temos duas alternativas para que consigamos sucesso no tratamento: PESA e TESA. Por meio desses procedimentos, os espermatozoides são recuperados diretamente do testículo ou do epidídimo (região próxima do testículo) e, por meio de ICSI, os óvulos são fertilizados. As principais técnicas são:
PESA (aspiração microepididimal do esperma): Aspira- -se uma pequena quantidade de sêmen do epidídimo e os espermatozoides recuperados são utilizados para fertilização por ICSI.
TESA (biópsia do tecido testicular): É uma técnica similar, na qual os espermatozoides são retirados por uma minúscula biópsia de tecido testicular. Depois, são recuperados e, a exemplo da técnica anterior, são utilizados para fertilização por ICSI.
MICRODISSECÇÃO: É uma microcirurgia que possibilita a retirada dos espermatozoides diretamente dos ductos seminíferos, que é o local onde eles estão em maior concentração. Essa técnica é utilizada em homens que não eliminam espermatozoides pela ejaculação, mas fabricam em pequena quantidade. A vantagem, quando comparada com outras técnicas, é o fato de ser menos agressiva e oferecer a possibilidade de se retirar várias amostras de esperma, possibilitando o congelamento para uso futuro.
Os resultados de PESA, TESA e MICRODISSECÇÃO têm sido bastante encorajadores, sugerindo que os homens que, por motivos diversos (inclusive vasectomia), são incapazes de ejacular ou produzir esperma, voltam a ter capacidade, por essas técnicas, de suprir o(s) espermatozoide(s) para fertilização dos óvulos de sua esposa. A mulher, evidentemente, deve seguir os procedimentos rotineiros de super ovulação e coleta de óvulos.
FIGURA 2
Banco de Sêmen (Sêmen de doador)
Em algumas situações especiais de infertilidade masculina grave, a única opção é a utilização de esperma de doador, guardado em “Banco de Esperma”, de idoneidade indiscutível. São casos de falta total de esperma (azoospermia, vasectomia), Aids, doenças hereditárias transmissíveis e tratamentos de quimioterapia. Mulheres solteiras que desejam ter filhos, dentro dos princípios éticos, podem também se beneficiar desse recurso. Os doadores são selecionados segundo critérios rigorosos: idade superior a 21 anos, mas inferior a 40 anos, integridade física e mental comprovada, fertilidade reconhecida – sempre anonimamente e de acordo com as características físicas e intelectuais que estejam em harmonia com o interesse do casal.
V. Fator Imunológico
O fator imunológico, que já teve sua importância no passado, tornou-se restrito e, atualmente, sua contribuição como causa de infertilidade é bastante limitada. Alguns testes como o Pós-Coito, ou Sims-Huhner, que consiste em identificar, sob a luz do microscópio, o comportamento dos espermatozoides em contato com o organismo feminino, já há algum tempo deixou de ser utilizado. Outros exames, incluindo as trombofilias – que são: anticorpos, anticardiolipina, antiespermatozoides, antitireoidianos, fator anticoagulante lúpico, fosfatidil serina, células NK, IgA, Fator V de Leiden, MTHFR (Metilenotetrahidrofolatoredutase), 25OH Vit D, entre outros – podem ainda ser indicados em situações específicas. Em alguns casos especiais, e somente em casos muito bem selecionados, pode ser solicitado o exame “Cross Match”, que avalia a “rejeição” do embrião pelo organismo materno.
VI. Infertilidade Inexplicável – Infertilidade Sem Causa Aparente (ISCA)
É muito difícil para um casal quando, após o término da realização de todos os exames solicitados, ao retornar ao consultório ou clínica, eles têm como resposta do médico que todos os resultados estão normais. Ante essa normalidade, alguns exames são repetidos, outros novos são sugeridos, uns mais difíceis e outros agressivos, mas, às vezes, ainda assim a resposta final é: NORMALIDADE. Qual o motivo, então, da dificuldade para engravidar? Não tem explicação? A resposta é: NÃO.
A Infertilidade “Inexplicável” ou Infertilidade Sem Causa Aparente (ISCA) é a dificuldade de um casal para engravidar, sem nenhuma razão aparente, após um ano ou mais de relações sexuais frequentes e sem o uso de qualquer método anticoncepcional. Aproximadamente de 10% a 15% dos casais inférteis pertencem a este grupo. Sem dúvida, esta “falta de diagnóstico” definitivo leva essas pessoas a um sentimento de frustração e angústia bastante grande. Entretanto, não podemos esquecer que a ciência progride numa velocidade tão grande, que o desconhecido de hoje poderá, em um curto prazo de tempo, ser esclarecido, e o que hoje não tem explicação, amanhã pode ser explicável e tratável. Portanto, quando se fala em INFERTILIDADE SEM CAUSA APARENTE, ou INFERTILIDADE INEXPLICÁVEL, significa o inexplicável no presente, e não no futuro. Mas o que interessa ao casal que procura um especialista é um diagnóstico e um tratamento para o presente.
O que fazer?
A conduta médica deve ser baseada na idade da mulher, no tempo de infertilidade, na ansiedade e expectativa do casal e na disponibilidade econômica. Se uma mulher é extremamente jovem e está tentando engravidar há pouco tempo (um ano, por exemplo), pode-se aguardar ou realizar tratamentos simples e conservadores, como a indução da ovulação (ou relação sexual programada, coito programado, “namoro” programado). Para esses casais, a introdução de terapias naturais ou complementares e algumas mudanças de hábitos podem trazer benefícios. Mulheres com mais idade merecem tratamentos com maiores chances de êxito (Inseminação Intrauterina, Fertilização in Vitro), pois, com o passar dos anos, as chances de gravidez diminuem gradativamente. O importante é deixar claro que Infertilidade Sem Causa Aparente ou Infertilidade Inexplicável é bastante comum em casais que não conseguem ter filhos.
Tratamentos convencionais
A indicação terapêutica baseia-se na história clínica do casal, juntamente com a avaliação da pesquisa básica laboratorial. Leva-se também em consideração a ansiedade do casal e as alterações encontradas nos exames realizados. A idade da mulher tem força decisiva por ser um fator que desequilibra as tendências e norteia o melhor caminho para obtenção da gestação. Quase sempre haverá mais do que um tratamento disponível e, na maioria das vezes, caberá ao casal a decisão final pelo tipo de tratamento. O médico dará as opções, orientando e ponderando, mas quem decidirá o caminho será a mulher e o homem que desejam ter filhos.
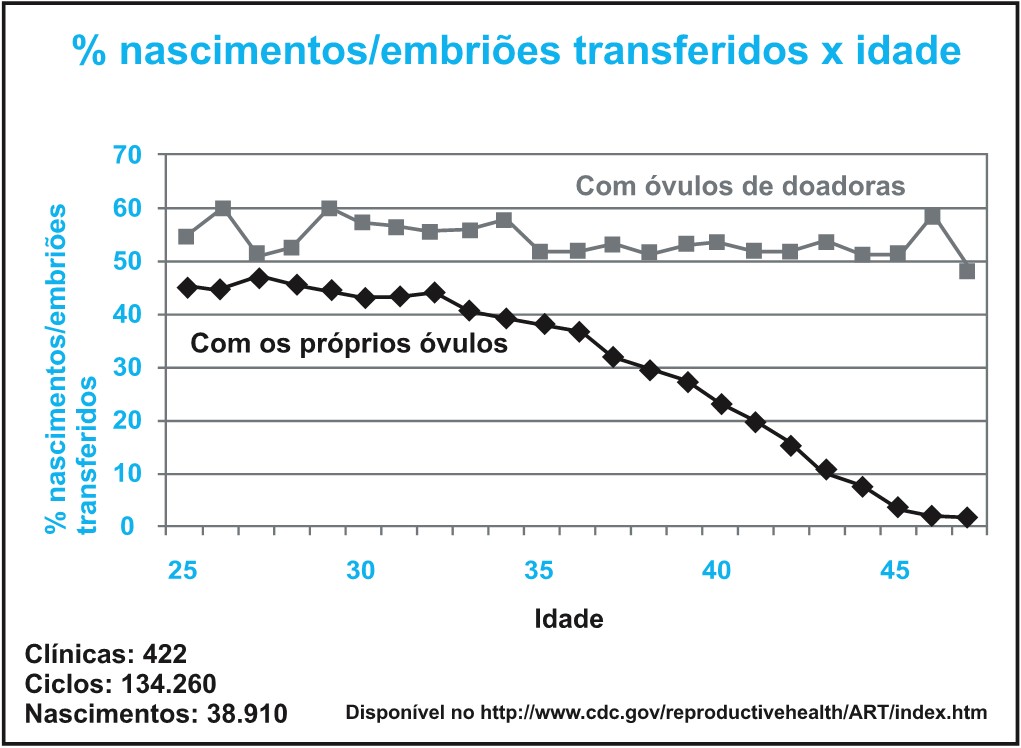
| EVOLUÇÃO DA TAXA DE FERTILIDADE DE MULHER DE ACORDO COM A IDADE |
| Até 25 anos 25 a 30 anos (-) 4% 30 a 35 anos (-) 19% 35 a 40 anos (-) 40% > 40 anos (-) 95% |
| Queda de taxa de fertilidade de acordo com a idade do paciente comparada com pacientes com menos de 25 anos (valores e estatísticas que podem ser aplicadas em mulheres da maneira geral, podendo variar de mulher para mulher). |
Os tratamentos
- Tratamento medicamentoso: com remédios que corrigem distúrbios hormonais que estariam prejudicando a fertilidade (hormônios).
- Tratamento cirúrgico: para correção das alterações anatômicas dos órgãos reprodutores – por microcirurgia, videohisteroscopia e/ou videolaparoscopia (inclusive em casos de endometriose).
- Reprodução assistida: indução da ovulação (coito programado), inseminação artificial e fertilização in vitro (ICSI).
- Doação de óvulos: se a mulher não produzir óvulos.
- Banco de esperma: se o homem não produzir espermatozoides.
Embora todos esses tratamentos sejam importantes, será dada ênfase aos TRATAMENTOS DE FERTILIZAÇÃO ASSISTIDA.
Os Tratamentos de Fertilização Assistida
A Fertilização Assistida consiste em um conjunto de técnicas laboratoriais utilizadas pelos médicos e embriologistas para promover a fecundação do óvulo pelo espermatozoide, quando ela não ocorre por meios naturais. Os procedimentos médicos na Fertilização Assistida são rigorosamente técnicos, feitos com equipamentos de alta precisão, tecnologia de ponta e por uma equipe especializada.
A Reprodução Assistida pode ser classificada quanto à complexidade:
- A) Baixa Complexidade – Indução da Ovulação – coito programado, “Namoro” programado.
- B) Média Complexidade – Inseminação Intrauterina
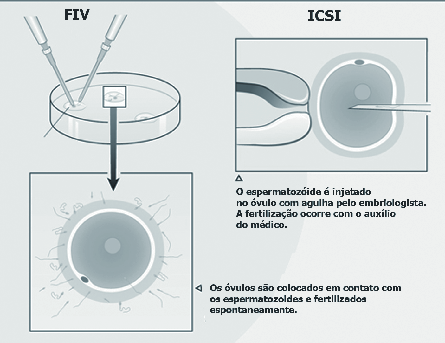
- C) Alta Complexidade – FIV (Fertilização In Vitro convencional; Bebê de Proveta) – ICSI (Injeção Intracitoplasmática de Espermatozoide)
A) Indução Da Ovulação – coito programado, “Namoro” programado (Baixa Complexidade)
Com todos os exames laboratoriais ultranormais, a paciente poderá ter sua ovulação induzida por medicamentos, para que seja recrutado um maior número de óvulos naquele mês. O crescimento deles é acompanhado por ultrassonografia seriada transvaginal até que os folículos atinjam um tamanho ideal (em sincronia com o endométrio – que é o tecido que reveste o interior do útero, onde ocorre a implantação do embrião). Por meio do estímulo hormonal, os óvulos devem ter um crescimento progressivo e atingir um tamanho aproximado de 18 mm, e o endométrio, uma espessura superior a 7 mm. Atingido esse ponto ideal (o que geralmente ocorre ao redor do 12º ao 14º dia do ciclo), a ovulação é desencadeada 24 a 36 horas após a injeção de um medicamento adequado (HCG). A partir desse momento, o médico orientará a melhor época para as relações sexuais. Pelo maior número de óvulos disponíveis, e pela certeza da época da ovulação, as chances de gravidez são substancialmente maiores quando comparadas ao ciclo espontâneo (sem medicação). A chance de sucesso desse método é ao redor de 12% a 15% a cada ciclo. Embora essa chance seja inferior aos 20% definidos para gravidez espontânea, deve-se lembrar que os casais em tratamento já possuem alguma dificuldade para engravidar. Por isso, essa taxa de sucesso é menor do que a esperada quando a gravidez é obtida naturalmente, por casais sem problemas.
B) Inseminação Intrauterina – (Média Complexidade)
A Inseminação Intrauterina, conhecida desde a Antiguidade, é um recurso terapêutico de grande valor no tratamento do casal infértil. As indicações dessa opção são baseadas na impossibilidade ou dificuldade do sêmen para alcançar o óvulo no aparelho genital da mulher (tubas), impedindo, assim, a fecundação. As candidatas a essa modalidade terapêutica são as pacientes que apresentam:
- a) Muco cervical pobre ou deficiente.
- b) Infertilidade Sem Causa Aparente (ISCA), Infertilidade Inexplicável. 44 Os Tratamentos de FERTILIZAÇÃO e as RELIGIÕES
- c) Maridos com espermograma alterado (oligospermia, astenospermia ou problemas anatômicos).
Importante: Como a fertilização ocorre no ambiente natural, isto é, nas tubas, estas devem estar permeáveis.
Indução da Ovulação, Técnica e Dia da Inseminação
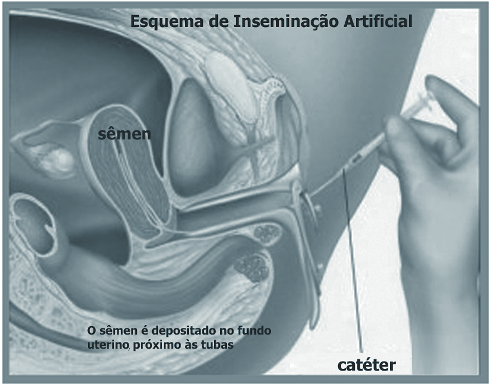
Da mesma forma feita no coito programado, os ovários são estimulados por hormônios, com o objetivo de obter um maior número de óvulos recrutados. Esses óvulos também têm seu crescimento acompanhado pela ultrassonografia até que atinjam um diâmetro aproximado de 18 mm, e o endométrio, uma espessura superior a 7 mm. A ovulação também é desencadeada no momento adequado por um medicamento. A diferença consiste nas dosagens dos medicamentos utilizados para o estímulo ovariano e no fato de que, em vez das relações sexuais, os espermatozoides serão colocados dentro do útero.
A inseminação artificial é um procedimento relativamente simples. É realizada no consultório, sem anestesia, é indolor e não dura mais que alguns minutos. Com a paciente em posição ginecológica, o esperma é colocado dentro do útero, perto dos orifícios internos das tubas, através de um cateter delicado que transpassa a vagina e o canal cervical. Após a inseminação, a paciente deverá ficar em repouso no consultório por cerca de 20 minutos, a fim de que o sêmen alcance o interior das tubas e ocorra a fertilização. Ao final desse período, poderá voltar às suas atividades cotidianas.
Os índices de sucesso da Inseminação Intrauterina, em seguida à estimulação ovariana (superovulação), estão ao redor de 18% a 25% por ciclo, mas podem chegar a 50% depois de algumas tentativas. Nos casos em que o parceiro masculino for portador de distúrbios muito graves do esperma (azoospermia – falta total de espermatozoides), pode ser usado o esperma congelado de um doador anônimo, disponível nos Bancos de Sêmen.
NOTA 2
| NESTE PROCEDIMENTO, O CASAL PODERÁ TER RELAÇÕES SEXUAIS NATURALMENTE ATÉ DOIS DIAS ANTES DA INSEMINAÇÃO, NO DIA DO PROCEDIMENTO E NOS DIAS SEGUINTES, SEM PREJUÍZO NO RESULTADO DO TRATAMENTO. CONTUDO, NESTE CASO NÃO PODERÁ PRECISAR UMA FERTILIZAÇÃO FOI OU NÃO RESULTADO DA INSEMINAÇÃO |
FIGURA 3
C) Fertilização In Vitro (FIV) ou Bebê de Proveta
Consiste na mais sofisticada e avançada de todas as técnicas de Fertilização Assistida. Para se realizar esta técnica (ou programa), a mulher recebe, da mesma forma que nas técnicas anteriores, alguns hormônios, porém em maiores doses, para se obter um maior número de óvulos recrutados. Também neste procedimento, os óvulos têm seu crescimento acompanhado pela ultrassonografia até que atinjam um diâmetro aproximado de 18 mm, e o endométrio, uma espessura superior a 7 mm. A paciente recebe uma última injeção (HCG) para terminar o amadurecimento dos óvulos, que são aspirados 35 horas após, por meio de uma agulha especial. Em seguida, são colocados em contato com espermatozoides (in vitro), permitindo a sua fecundação fora do corpo da mãe. Quando a quantidade de espermatozoides for pequena, utiliza– -se a técnica da ICSI (Injeção Intracitoplasmática de Espermatozoide), que consiste na injeção de um espermatozoide dentro do óvulo. Os embriões são desenvolvidos inicialmente em laboratório, retornando, depois, ao útero onde continuam o crescimento até o dia do nascimento.
A chance de sucesso desta técnica pode chegar a até 55% em pacientes com menos de 35 anos.
Indicações clássicas:
- Mulheres com alterações peritoneais (aderências).
- Obstrução nas tubas.
- Infertilidade Sem Causa Aparente (ISCA) ou Infertilidade Inexplicável.
- Fatores imunológicos graves.
- Endometriose.
- Falhas repetidas em tratamentos menos complexos.
- Idade avançada.
- Fator masculino (contagem baixa, alteração grave em morfologia ou motilidade dos espermatozoides).
Técnica
A técnica é relativamente complexa e sua execução pode ser dividida em seis fases:
- 1ª Fase – Bloqueio dos hormônios do organismo.
- 2ª Fase – Estímulo do crescimento dos óvulos.
- 3ª Fase – Coleta dos óvulos.
- 4ª Fase – Fertilização dos óvulos.
- 5ª Fase – Transferência do(s) embrião(ões) para o útero.
- 6ª Fase – Controle hormonal até o teste de gravidez.
Assim, detalhadamente, temos:
1ª Fase – Bloqueio dos hormônios do organismo Consiste no bloqueio parcial do funcionamento dos ovários com medicação adequada. Com esta conduta é possível ter o controle da função ovariana, não havendo perigo de ocorrer ovulação fora do momento previsto.
2ª Fase – Estímulo do crescimento dos óvulos Existem vários esquemas de medicação para estimular o crescimento de um maior número de óvulos. Havendo maior quantidade, têm-se mais embriões, podendo ser escolhidos os melhores e, consequentemente, aumentando as chances de gravidez.
Esta fase dura de oito a doze dias e é acompanhada pelo ultrassom transvaginal e por dosagens hormonais.
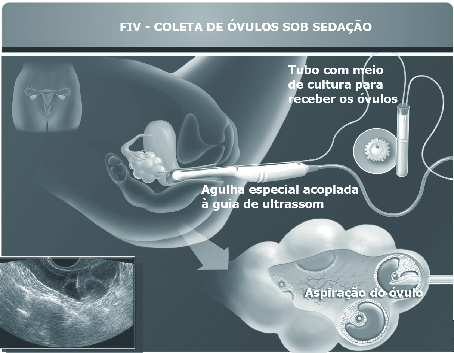
3ª Fase – Coleta dos óvulos Em um ambiente cirúrgico e com sedação profunda, os óvulos são aspirados através de uma agulha acoplada ao ultrassom. Este processo é praticamente indolor e dura alguns minutos. Neste dia, é realizada a coleta do sêmen do marido.
FIGURA 4
4ª Fase – Fertilização dos óvulos
No laboratório, um embriologista experiente realiza a fertilização dos óvulos, que poderá ser espontânea ou pela técnica de ICSI (Injeção Intracitoplasmática do Espermatozoide). A decisão dependerá da quantidade e da morfologia dos espermatozoides e do número de óvulos.
FIGURA 5
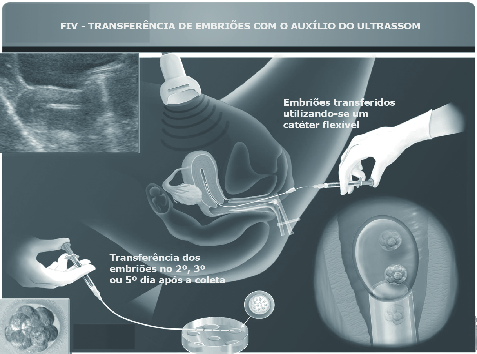
5ª Fase – Transferência dos embriões
Dois a cinco dias após a fertilização, os embriões são colocados no útero. Neste dia, serão conhecidos os de melhor qualidade, e assim o médico e o casal decidirão juntos quantos deles serão transferidos, número este que pode variar de um a quatro. A transferência é realizada com cateter flexível, sem anestesia, através da vagina; é indolor e semelhante ao desconforto do exame ginecológico.
NOTA 3
| 1. EMBRIÕES EXCEDENTES NÃO SÃO DESCARTADOS. CASO SEJAM FERTILIZADOS UM NÚMERO MAIOR DE EMBRIÕES QUE O ESPERADO, O PODERÁ EXCEDENTE SER SER CONGELADO PARA UTILIZAÇÃO POSTERIOR. SE O CASAL NÃO DESEJAR TER MAIS FILHOS PODEROSOS DE LOS PARA OUTRO CASAL OU PARA PESQUISA CIENTÍFICA. 2. OS CASAIS QUE, EM NENHUMA HIPÓTESE, CONCORDAREM COM O CONGELAMENTO DE EMBRIÕES, PODERÃO TER UM NÚMERO LIMITADO DE ÓVULOS FERTILIZADOS, IMPEDINDO, ASSIM, O EXCESSO EA NECESSIDADE DO CONGELAMENTO. |
FIGURA 6
6ª Fase – Suporte hormonal
Nesta fase são realizados exames de sangue que comprovam o equilíbrio hormonal. Caso haja necessidade, as doses poderão ser modificadas. O teste de gravidez é realizado 11 dias após a transferência dos embriões.
IMPORTANTE
A probabilidade de ocorrer um aborto ou de nascer um bebê com malformação é a mesma, tanto após a indução da ovulação quanto após a concepção natural. Os riscos existentes dependem da idade da mãe e de fatores genéticos. Se a paciente ficar grávida após este tratamento, não serão necessárias quaisquer medidas especiais; a gravidez será tratada exatamente como qualquer outra, e o pré-natal é exatamente igual ao de uma gestação espontânea. O trabalho de parto e a amamentação não serão afetados de nenhuma maneira.
Congelamento de embriões
Quando no início de um tratamento de fertilização in vitro, uma questão bastante importante para médicos e casais diz respeito ao número de óvulos que potencialmente serão produzidos durante o ciclo. Este dado inicialmente parece ser de pouca relevância, mas torna-se importante, pois o número de óvulos a serem produzidos está diretamente relacionado ao número de embriões que serão obtidos. Um número maior de embriões produzidos oferece à equipe médica uma maior chance de escolha para a transferência, aumentando as chances de sucesso. Oferece, também, melhores condições para cultivos mais longos, cultura de blastocistos, minimizando as chances de perda embrionária durante o cultivo.
No entanto, a obtenção de números altos de óvulos pode gerar um grande número de embriões excedentes ao ciclo realizado. Segundo o Conselho Federal de Medicina, atualmente os embriões excedentes aos ciclos de fertilização in vitro podem ter três destinos: congelamento, doação a outro casal ou doação à pesquisa científica.
O congelamento de embriões possui uma longa história dentro da medicina reprodutiva, com nascimento na metade da década de 1980 e, hoje, comprovadamente um procedimento já bastante disseminado nos centros de reprodução humana espalhados pelo mundo. Neste campo, existe uma variedade de leis que geralmente mudam de acordo com o país. Mas, de um modo geral, o congelamento de embriões é aceito pela maioria. Isso possibilita que casais que produzam números altos de óvulos e, consequentemente, embriões, possam ter mais uma chance para obter a sua tão desejada gestação. Do mesmo modo, casais que conseguiram ter sucesso na primeira tentativa, e congelaram alguns embriões excedentes podem voltar depois de alguns anos e utilizar estes mesmos embriões para uma segunda tentativa.
Os embriões a serem congelados devem passar por um processo de desidratação, visando perder um pouco da água que se encontra em suas células. Isso evita que os embriões estourem durante o processo. Realizada essa etapa, eles são submetidos a congelamento computadorizado, iniciando em 37ºC e, em um período de duas horas, alcançando -30ºC, sendo, depois, estocados a -196ºC em nitrogênio líquido. O tempo de permanência em nitrogênio líquido parece afetar pouco a viabilidade embrionária, já existindo casos de gestações após um período de oito anos de congelamento. A perda de viabilidade durante o armazenamento parece ser pequena, contudo ainda existem dúvidas quanto ao período máximo que os embriões poderiam aguentar.
Mesmo que ainda existam interrogações com relação aos processos de congelamento, o número de procedimentos realizados até agora e o índice de sucesso por tentativa mostram que este é um procedimento que oferece bons índices de sucesso e deve ser utilizado quando for necessário, ou seja, naqueles casais que produzem um alto número de embriões. Uma outra abordagem seria o acúmulo de embriões em casais que, ao contrário, produzem poucos embriões. Estes casais poderiam fazer vários ciclos com números baixos de embriões e congelá-los. Depois de alguns meses, este “estoque” de embriões poderia ser utilizado de uma só vez para maximizar suas chances. Este procedimento é muito realizado quando se utilizam ciclos espontâneos, ou seja, só ocorre a produção de um óvulo, ou naquelas mulheres em que a produção de óvulos é muito baixa.
De modo geral, este procedimento deve ser sempre lembrado quando se inicia um tratamento de fertilização in vitro, pois suas chances de utilização são relativamente grandes.
Congelamento de óvulos
O congelamento de óvulos é um procedimento reservado a casos especiais. O grande problema no passado era a perda da capacidade de fertilização destes óvulos após o descongelamento, mas esse problema já está praticamente superado. O primeiro nascimento proveniente de um óvulo congelado foi em 1984 e, desde essa época, os avanços desta técnica são encorajadores. As indicações mais importantes são nos tratamentos oncológicos, na preservação da fertilidade, em mulheres que têm medo de perder a fertilidade com o passar dos anos, nas que possuem histórico familiar de menopausa precoce e em fertilização in vitro com excesso de óvulos, pois evita o descarte de embriões excedentes.
Nos tratamentos oncológicos, a sua utilização ocorre em pacientes que deverão ser submetidas a quimioterapia ou radioterapia. Este tratamento pode causar problemas irreversíveis aos óvulos. A retirada e o congelamento do mesmo antes do tratamento preservará a fertilidade. Com o término do tratamento, o óvulo poderá ser fertilizado em laboratório, e o embrião, implantado no útero.
Para a preservação da fertilidade, algumas mulheres, quando estão próximas dos 35 anos e ainda não se casaram, nem encontraram o futuro pai de seus filhos, podem ficar aflitas por saber que a fertilidade diminui com o passar dos anos. Nesse caso elas passam por um processo de estimulo ovariano, depois retiram-se os óvulos estimulados e os congelam. Caso, no futuro, encontrem seu “príncipe encantado” e na época seus óvulos já estejam envelhecidos pela idade, os congelados poderão ser utilizados. Os óvulos serão fertilizados, e os embriões, implantados no útero.
Mulheres com histórico familiar de menopausa precoce podem congelar seus óvulos preventivamente. Na época que desejarem ter filhos, caso seu ovário não esteja funcionando adequadamente, elas poderão utilizar os óvulos que foram congelados anteriormente. Caso contrário, podem manter os óvulos congelados e utilizar os coletados na época.
No caso da fertilização in vitro, algumas vezes, pode haver o excesso de óvulos, que formam vários embriões. Como apenas uma parte deles são transferidos para a futura mamãe, os outros devem ser congelados. Caso ocorra gestação e o casal não quiser mais ter filhos, podem se ver em um problema ético, pois embriões são considerados seres vivos e não podem ser descartados. O congelamento de óvulos resolve esse problema, pois óvulos são células, não são seres vivos, e podem ser descartados. Se não for realizado o congelamento de óvulos, a única alternativa, caso o casal aceite, é a doação de embriões para outro casal ou pesquisas científicas.
Doação de óvulos
Existem muitas causas de infertilidade, e praticamente todas são tratáveis. Medicamentos induzem a ovulação, quando ela não for adequada; cirurgias recuperam problemas da anatomia do aparelho reprodutor, quando houver alterações, como aderências pélvicas ou obstrução tubária; a endometriose é tratável pela videolaparoscopia; os espermatozoides, quando não estiverem presentes no sêmen, poderão ser retirados do testículo por mini intervenções cirúrgicas e, por fim, a fertilização in vitro resolve quase todos os problemas.
Todas essas dificuldades causam uma dor maior ou menor no sentimento da mulher, e os tratamentos disponíveis para esses problemas aliviam o sofrimento com alguma facilidade. De todos os diagnósticos conhecidos, o mais difícil de ser aceito pela mulher é o da ausência de óvulos capazes de serem fertilizados, isto é, o ovário não fabrica mais óvulos capazes de gerar filhos. É um momento de decepção, pois ela acredita que não será mais possível ser mãe. Este fato pode acontecer em mulheres jovens com falência ovariana prematura, também chamada de menopausa precoce (www.menopausaprecoce.com.br); em casos de cirurgias mutiladoras, em que são retirados os dois ovários; em idade avançada, quando os óvulos produzidos não formam embriões de boa qualidade, ou na própria menopausa na idade certa (em torno dos 50 anos), época em que não existem mais óvulos. Nos dias de hoje, cada vez mais as mulheres retardam o casamento ou a busca de um filho por darem prioridade à sua formação e carreira profissional ou à conquista de bens materiais. Outras, perto dos 50 anos, reencontram uma vida afetiva feliz num segundo casamento com um homem sem filhos e que deseja uma família. Para outras, o destino quis que casassem mais tarde.
Existem também casos de doenças genéticas e cromossômicas transmissíveis, quando não é possível ou permitido, por motivos religiosos, o Diagnóstico Pré- -Implantacional (DPI – www.ipgo.com.br/pgd.html). Não importa o motivo: a solução é a DOAÇÃO DE ÓVULOS. Essas mulheres podem ser mães e gerar seu(s) filho(s) no seu próprio ventre, tendo um bebê fruto dos espermatozoides do seu marido e de um óvulo de uma mulher doadora.
O primeiro impacto desta proposta de tratamento para essas pacientes é sempre de indignação, acompanhada de comentários como: “Desta maneira não me interessa”, “Então este filho não será meu”, “Esta criança não terá as minhas características, nem o meu DNA”, e outros. Essas afirmações são feitas por quase todas as mulheres numa fase inicial. Mesmo quando fornecemos uma vasta quantidade de informações necessárias para a compreensão desse processo, deixam a clínica frustradas e acreditando que desistirão de ter filhos para sempre. Mas, após um período de reflexão e conhecimento, retornam, aceitando esta opção para ter seus filhos. É muito gratificante cuidar desses casais, porque a tristeza que tinham por considerarem irreversível a sua fertilidade torna-se uma felicidade inesperada. A doação de óvulos é um tratamento muito sigiloso que é do conhecimento exclusivo do médico, do casal, e, algumas vezes, dependendo deles, de alguém muito íntimo (mãe ou irmã). As doadoras devem ser anônimas, isto é, não podem ser da própria família nem conhecidas do casal. Devem ter semelhança física, tipo de sangue compatível e saúde física e mental comprovadas por exames. A incorporação do sentimento de mãe e o espírito de paternidade após a constatação do sucesso da gravidez é tão grande, que todos os casais, após esse momento, mal se lembram de que a gestação foi conseguida por óvulos doados. O que importa para essas mães é que o bebê veio do seu próprio ventre. Ela dará à luz, e desse momento em diante, pelo resto da sua vida será SEU FILHO! E é por este motivo que um dos capítulos do livro, “Gravidez: caminhos, tropeços e conquistas”, de minha autoria, tem o título “Bendito o fruto do vosso ventre”.
FIGURA 7

FIGURA 8
Biópsia Embrionária
PGD (Pré-Implantation Genetic Diagnosis) ou DPI ( Diagnóstico Genético Pré-Implantacional)
PGD (Pré-Implantation Genetic Diagnosis) ou DPI (Diagnóstico Genético Pré-Implantacional) é um exame que pode ser utilizado no processo de FIV (fertilização in vitro) com o objetivo de diagnosticar nos embriões a existência de alguma doença genética ou cromossômica antes da implantação no útero da mãe. Por este exame, casais com chances de gerar filhos com problemas como Síndrome de Down, Distrofia Muscular, Hemofilia, entre outras anomalias genéticas, podem descobrir se o embrião possui tais doenças ou não. Essa técnica utilizada em tratamentos de fertilidade consiste na retirada de uma célula do embrião (biópsiaembrionária), em laboratório, no terceiro dia de desenvolvimento, quando o embrião tem ao redor de oito células, para análise, antes mesmo de ele ser colocado no útero. Este procedimento não afeta o futuro bebê e o resultado pode ser obtido em poucas horas. Também não deve se tornar um procedimento de rotina para as mulheres mais velhas que desejam engravidar. Além do alto custo do exame, existem alguns princípios éticos e religiosos que devem ser respeitados – como a aceitação de uma seleção natural, a não concordância com o congelamento ou o descarte dos embriões que apresentam problemas e as chances de erro (mosaicismo), que podem chegar a 10%.
NOTA 4
| IMPORTANTE: POR SER UM LIVRO DE ÂMBITO RELIGIOSO, NÃO FORAM CONSIDERADOS OS EXAMES E TRATAMENTOS DE BIÓPSIA EMBRIONÁRIA, MANIPULAÇÃO GENÉTICA E CROMOSSÔMICA, DIAGNÓSTICO GENÉTICO PRÉ-IMPLANTACIONAL, REDUÇÃO EMBRIONÁRIA E CLONAGEM POR CONTRARIAREM OS PRINCÍPIOS ÉTICOS DE TODAS AS RELIGIÕES APRESENTADAS. |
Este texto foi extraído do e-book “Os tratamentos de fertilização e as religiões”.
Faça o download gratuitamente do e-book completo clicando no botão abaixo:
