A decisão entre transferir embriões no estágio de clivagem (Dia 3) ou no estágio de blastocisto (Dia 5–6) é um dos pontos mais debatidos na medicina reprodutiva. O cultivo prolongado permite melhor seleção embrionária, mas também pode resultar em perdas significativas de embriões que poderiam implantar se transferidos antes. Este artigo analisa as principais evidências científicas para auxiliar a tomada de decisão clínica individualizada.
Evidências científicas: comparando D3 e D5
1. Taxas de sucesso: dados do CDC e revisões sistemáticas
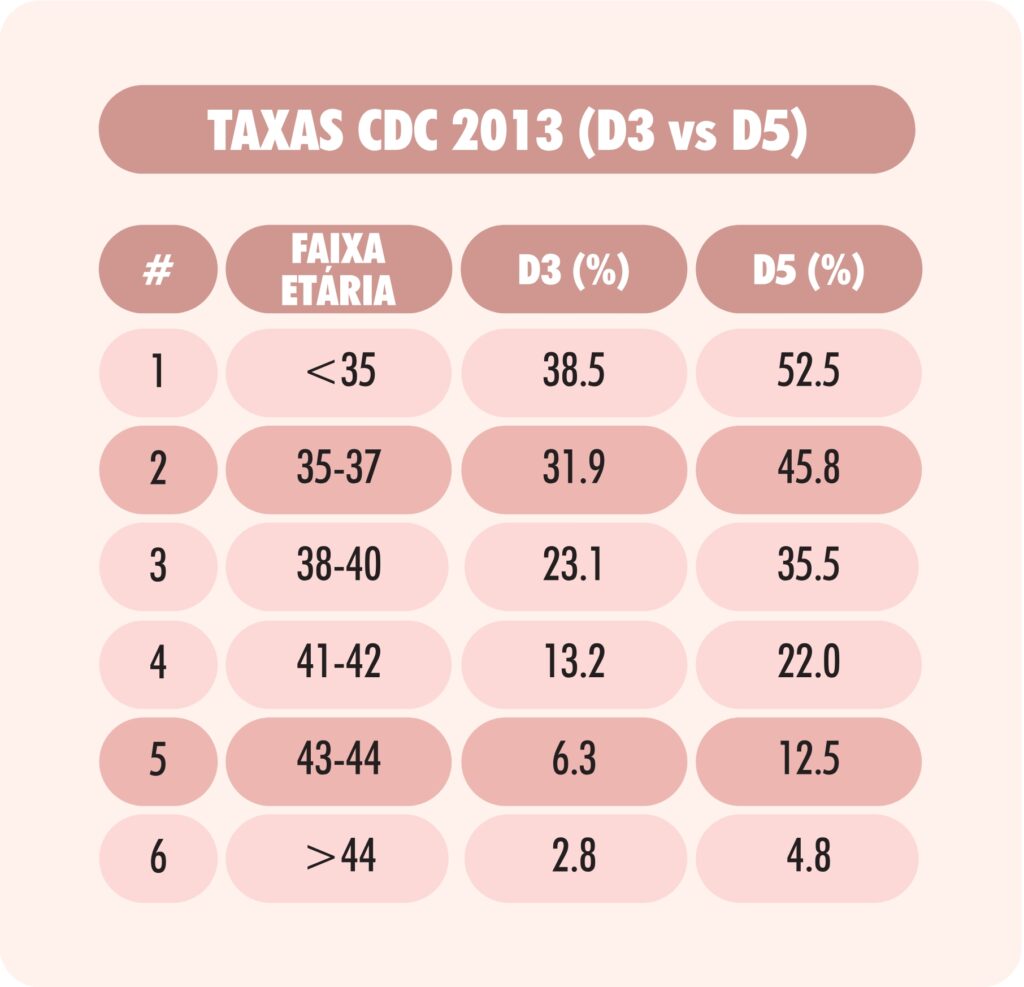
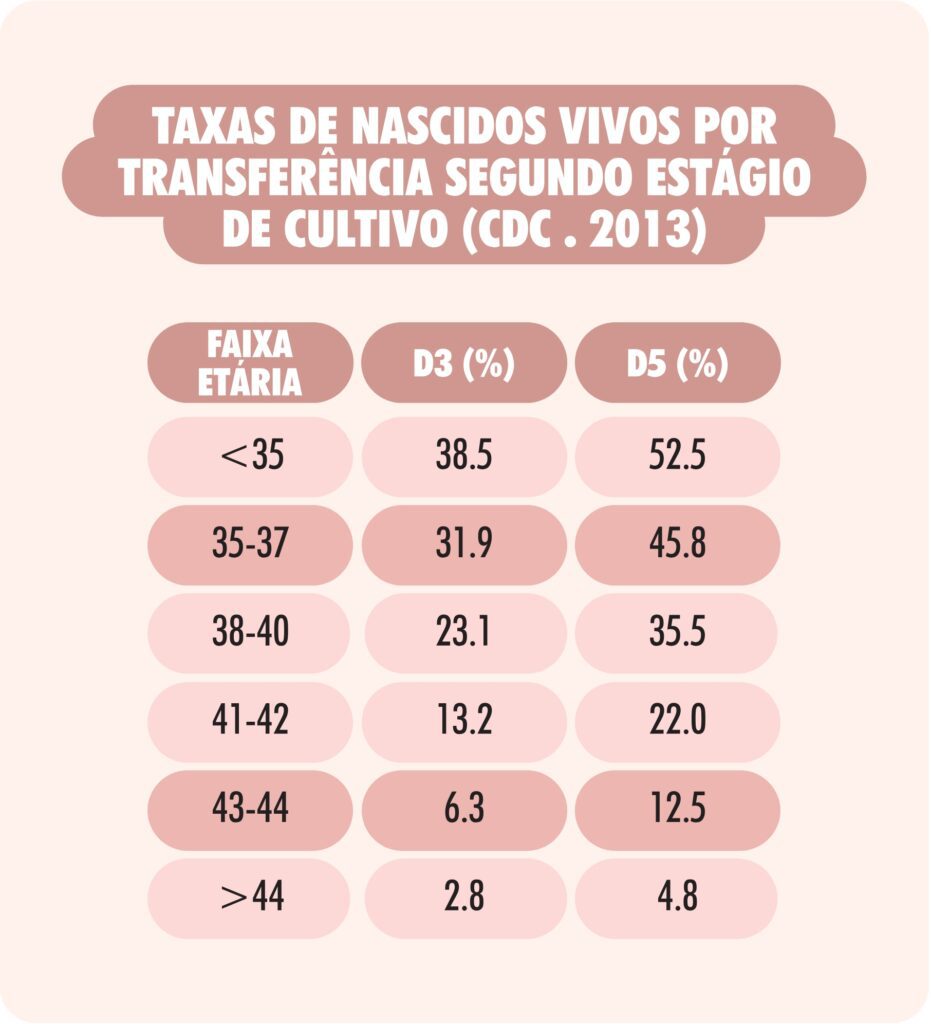
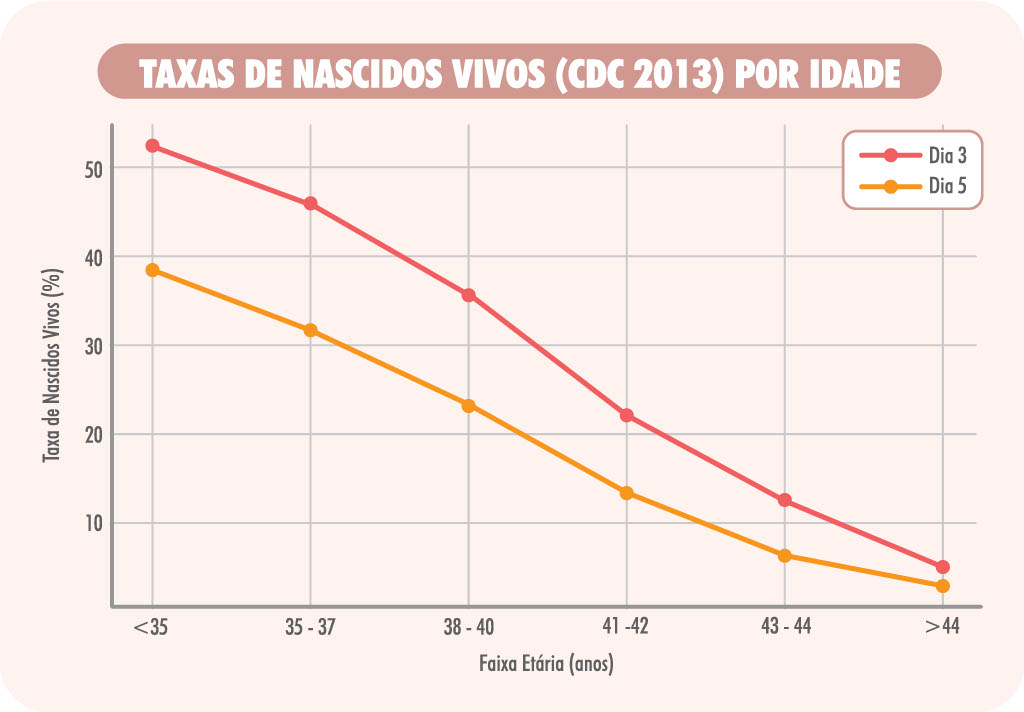
- CDC 2013: taxas de nascido vivo (LBR) foram superiores para transferências em D5 em todas as faixas etárias (ex.: <35 anos: 52,5% em D5 vs. 38,5% em D3).
- Revisão Cochrane (2016): confirmou aumento de taxa de gestação por transferência em blastocisto, mas não evidenciou ganho significativo no desfecho cumulativo por ciclo iniciado.
2. Taxa de blastulação
- Estudos demonstram que apenas 40–60% dos embriões clivados atingem o estágio de blastocisto, sendo esse índice dependente da idade materna (ESHRE Vienna Consensus).
- Ex.: modelo preditivo (Goldman et al., 2017) mostrou que mulheres de 34 anos com 8 óvulos maduros obtêm em média 3 blastocistos, enquanto aos 42 anos esse número cai para 1.
3. Resultados cumulativos (fresh + frozen)
Índice
ToggleNature Communications 2024 (RCT multicêntrico):
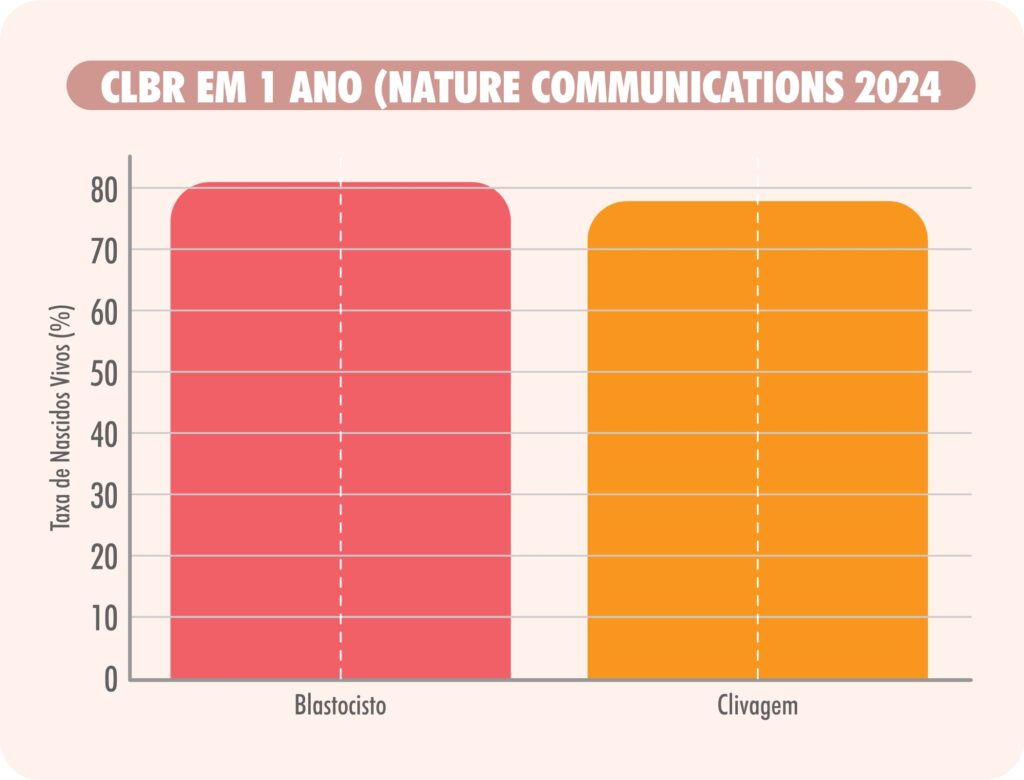
- LBR cumulativa em 1 ano: 80,9% (blastocisto) vs. 77,6% (clivagem) – sem diferença estatística significativa.
- Blastulação média: 59,7%.
- Número de mulheres sem embriões congelados: maior no grupo blastocisto (14,3% vs. 4,6%; p<0,001).
Riscos e complicações
- Maior risco de parto prematuro (<37 semanas): blastocisto vs. clivagem (4,6% vs. 2,0%; p=0,02).
- Aumento de gestações monozigóticas: razão de chances ~3,0 (Luke et al., 2014).
- Possíveis alterações epigenéticas: cultura prolongada pode impactar células do trofectoderma, afetando placentação e aumentando risco de complicações (Rizos et al., 2002).
Quando preferir D5?
- Pacientes com bom prognóstico: jovens, boa resposta ovariana, número elevado de óvulos e embriões de boa qualidade.
- Objetivo de reduzir o tempo até a gravidez: transferência de blastocistos pode encurtar o tempo para gestação, embora sem ganho no desfecho cumulativo por ciclo.
- Uso de PGT-A: necessário estágio de blastocisto para biópsia.
Quando preferir D3?
- Pacientes com baixo número de embriões: reduz risco de cancelamento do ciclo por falha de desenvolvimento até D5.
- Reserva ovariana diminuída ou resposta subótima: preserva a chance de transferência de embriões que poderiam não chegar ao blastocisto in vitro, mas implantariam in vivo.
Conclusão prática
O cultivo de embriões até blastocisto é um método de seleção, não um tratamento.
- Para pacientes de bom prognóstico: transferência em D5 pode acelerar a gestação, sem aumentar a taxa cumulativa de nascidos vivos.
- Para pacientes com baixa resposta ou embriões escassos: a transferência precoce em D3 pode reduzir o risco de cancelamento e otimizar os resultados cumulativos.
Mensagem final: Analise os dados do seu laboratório e individualize a conduta. A escolha entre D3 e D5 deve considerar idade, reserva ovariana, número e qualidade dos embriões, além da experiência do centro de reprodução.
Aqui está a versão científica inicial com tabelas e gráficos comparando transferência em D3 e D5:
Perguntas e Respostas: Cultivo embrionário até o estágio de blastocisto
O blastocisto é o estágio que o embrião atinge no 5º–6º dia após a fertilização. Nesse ponto, já há diferenciação celular (massa celular interna e trofectoderma), o que permite melhor seleção para transferência ou biópsia.
No Dia 3, o embrião ainda está em estágio inicial (6–8 células). No Dia 5, ele já se desenvolveu até o blastocisto, o que possibilita selecionar os embriões mais viáveis, mas com risco de perda dos que não chegam a esse estágio in vitro.
Sim, por transferência, as taxas de gestação e nascido vivo são maiores no D5 (ex.: CDC 2013 mostra 52,5% vs 38,5% em <35 anos).
Porque nem todos sobrevivem ao cultivo prolongado. Em média, 40–60% dos embriões chegam ao estágio de blastocisto, podendo resultar em ciclos sem transferência.
O estudo multicêntrico publicado na Nature Communications 2024 mostrou que a taxa cumulativa de nascidos vivos em 1 ano foi semelhante entre D3 e D5 (80,9% vs 77,6%).
Sim. Estudos apontam maior risco de parto prematuro (4,6% vs 2,0%) e aumento de gestações monozigóticas.
Para pacientes de bom prognóstico, com muitos embriões e boa resposta ovariana, especialmente quando se planeja realizar PGT-A ou busca-se reduzir o tempo até a gravidez.
Em pacientes com poucos embriões, baixa reserva ovariana ou histórico de falhas de desenvolvimento embrionário, para reduzir o risco de cancelamento do ciclo.
Não necessariamente. Apesar de aumentar a chance por transferência, o desfecho cumulativo por ciclo não é superior ao D3.
O cultivo até blastocisto é uma ferramenta de seleção, não um tratamento. A escolha entre D3 e D5 deve ser individualizada, considerando idade, número de embriões e objetivos do tratamento, em conjunto com a equipe médica.
Referências bibliográficas
- Xu J, Casper RF, Meriano J, Barzilay E, Aizer A, Kirshenbaum M, Orvieto R, Haas J. Effect of single blastocyst-stage versus single cleavage-stage embryo transfer on cumulative live births in women with good prognosis undergoing in vitro fertilization: a multicenter randomized controlled trial. Nat Commun. 2024;15:1234.
- Glujovsky D, Farquhar C, Quinteiro Retamar AM, Alvarez Sedo CR, Blake D. Cleavage stage versus blastocyst stage embryo transfer in assisted reproductive technology. Cochrane Database Syst Rev. 2016;6:CD002118.
- Goldman RH, Racowsky C, Farland LV, Munné S, Ribustello L, Fox JH. Predicting the likelihood of live birth in high, but not normal, responders after first frozen-embryo transfer in a freeze-only cycle strategy compared to fresh-embryo transfer: a meta-analysis. Hum Reprod. 2017;32(2):227–235.
- Luke B, Brown MB, Wantman E, Lederman A, Gibbons W, Schattman GL. Cumulative birth rates with linked assisted reproductive technology cycles. N Engl J Med. 2012;366(26):2483–2491.
- Maheshwari A, Pandey S, Amalraj Raja E, Shetty A, Hamilton M, Bhattacharya S. Should we be promoting embryo transfer at blastocyst stage? Reprod Biomed Online. 2016;32(2):142–146.
- Luke B, Brown MB, Wantman E, Lederman A, Gibbons W, Schattman GL. Perinatal outcomes of singletons following blastocyst versus cleavage-stage embryo transfer: a Society for Assisted Reproductive Technology (SART) registry study. Fertil Steril. 2014;102(3):721–728.
- Rizos D, Ward F, Duffy P, Boland MP, Lonergan P. Consequences of extended embryo culture in assisted reproduction: epigenetic modifications and risks. Reproduction. 2002;124(3):345–353.
- Centers for Disease Control and Prevention (CDC). 2013 Assisted Reproductive Technology National Summary Report. Atlanta, GA: US Dept of Health and Human Services; 2015

