IMUNOLOGIA DO ENDOMÉTRIO
A – AVALIAÇÃO IMUNOHISTOQUÍMICA DO ENDOMÉTRIO – Células Natural Killers (NK) – comportamento imunológico
Células NK são linfócitos reconhecidas pelo marcador imunohistoquímico CD56 e apresentam uma ação citotóxica, ou seja, elas destroem células estranhas ao sistema imune. Por estarem presentes no endométrio, surgiu a hipótese de que sua ação exagerada poderia levar a destruição das células trofoblásticas. Por estarem presentes no endométrio, surgiu a hipótese de que sua ação exagerada poderia levar a destruição das células trofoblásticas. Com isso e sua pesquisa se difundiu, tanto no endométrio quanto no tecido periférico. Entretanto, pesquisa em sangue periférico não reflete o que ocorre no útero e, portanto, não tem valor.
Já a avaliação das células NK do endométrio é um dos exames solicitados para investigar falhas de implantação, mas seu diagnóstico é sempre cercado de controvérsias e a conclusão final sobre a necessidade ou não de tratamento é muito discutível. A implantação de embriões no útero da mãe é um processo complexo que envolve vários fatores, incluindo as respostas imunológicas sistêmicas e locais. Uma gravidez pode falhar quando esses eventos não estão bem sincronizados. As células NK são importantes neste processo e necessárias no procedimento de implantação embrionária, mas, muitos estudos demostraram que tanto uma atividade AUMENTADA quanto DIMINUIDA de células NK no endométrio podem estar associadas com falhas de implantação. As células NK em concentração inadequada no endométrio estão associadas também a abortos e problemas tardios na gravidez, como restrição de crescimento fetal e pré-eclâmpsia (aumento de pressão arterial na gestação). Frente a isso, a avaliação de células NK, pelo estudo imunohistoquímico (IH), em pacientes submetidas a tratamentos de reprodução assistida se difundiu.
Sua pesquisa é feita por meio da biópsia do endométrio com avaliação imunohistoquímica do marcador CD56 (presente em todas células NK). Entretanto, existe uma tendência equivocada de concluir o diagnóstico pelo estudo único deste marcador e, com este dado único, definir a indicação ou não de tratamento. Para uma correta interpretação, é necessária a avaliação de outros marcadores e a proporcionalidade entre eles, principalmente dos marcadores CD16 e CD163 e CD45.
Isso ocorre porque no endométrio há dois tipos de células NK: as iguais às do sangue, que são citotóxicas, ou seja, levam à destruição celular; e as que não tem ação citotóxica, mas, sim, imunomoduladora. Estas últimas produzem substâncias importantes para que o embrião não seja rejeitado pelo sistema imune materno. Para diferenciarmos esses dois tipos de células NK, precisamos avaliar um outro marcador imunohistoquímico que pode estar presente na célula NK: o CD16. Células NK com CD16 + são citotóxicas e, portanto, podem estar associadas a aborto espontâneo e falhas de implantação. Já as NK com CD16 negativo são NKs “do bem”, ou seja, imunomoduladoras, auxiliando na formação adequada da placenta e sobrevivência do feto. Assim, é importante não só avaliarmos o marcador CD 56, mas também o CD 16, pois é o aumento de NK com CD16 positivo que indicará uma ação nociva dessas células e, portanto, a necessidade de algum tratamento. Entretanto, a avaliação é ainda mais complexa, pois o marcador CD16 não está presente somente nas células NK citotóxicas, mas também em outras células presentes no endométrio, como monócitos/células dendríticas, que são células normais do sistema imune. Com isso, quando avaliamos as células com o marcador CD16, não sabemos se são NK citotóxicas ou monócitos/células dendríticas. Para diferenciá-las, é necessário avaliar outro marcador: CD163, que está presente somente nos monócitos/células dendríticas, e não nas NK. Somente com a análise desses três marcadores em conjunto, conseguiremos realmente avaliar se há aumento da NK com ação nociva no endométrio e, então, planejar adequadamente o melhor tratamento.
Vale ressaltar que a atividade das células NK no endométrio é feita pela análise de um fragmento retirado por biópsia durante a fase lútea (após a ovulação), uma vez que é nessa fase que as células NK são mobilizadas por efeito da progesterona. Medir sua concentração na fase proliferativa (antes da ovulação) não tem valor.
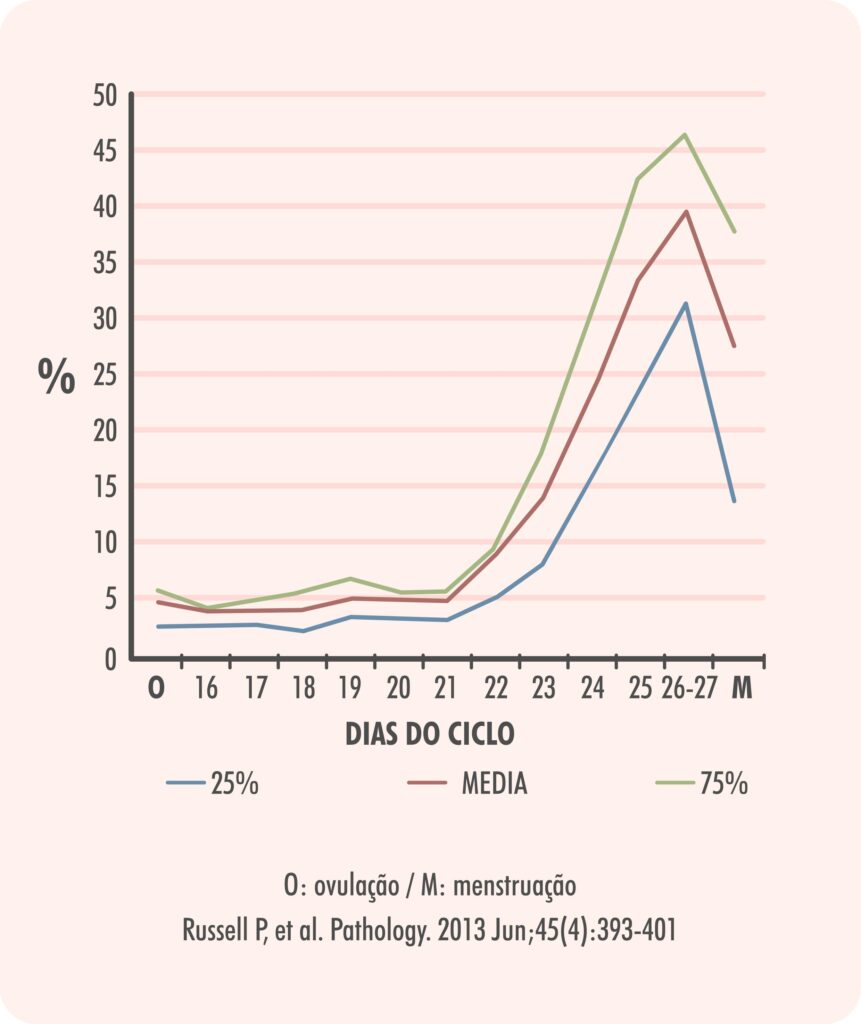
Além disso, sua concentração varia ao longo da fase lútea (Tabela 1). Um estudo que avaliou biópsias de endométrio realizadas durante a fase lútea, ou seja, no período do ciclo após a ovulação (15 a 27 dia do ciclo), observou que as concentrações ficaram em torno de 2 a 5% durante os primeiros 6 dias de fase lútea, subindo progressivamente nos dias seguintes, chegando até a 30 a 45% das células do estroma endometrial. Assim, uma concentração de NK medida 10 dias depois da ovulação é esperada que seja maior que se avaliada 3 dias após ovulação e isso tem que ser levado em conta para definir se a concentração está ou não dentro do esperado. Nas pacientes que não menstruam, para ser feita essa pesquisa, é necessário fazer um preparo endometrial semelhante ao que fazemos para transferência embrionária, onde simulamos um ciclo menstrual com cerca de 10 dias de estradiol e então, introduzimos a progesterona. Após 5 ou mais dias de progesterona, realizamos a biópsia endometrial. E, para avaliar o resultado, consideramos o número de dias de uso da progesterona.
Figura 1.
Porcentagem de células NK no endométrio no endométrio durante a fase lútea
Está claro que as células NK têm papel importante na implantação e seu desequilíbrio pode afetar os resultados reprodutivos, entretanto, não há consenso na definição da porcentagem de células NK considerada normal no endométrio. Além disso, não temos o conhecimento completo de todos os mecanismos que envolvem sua ação na implantação e desenvolvimento da gestação, e seu tratamento ainda é alvo de muitas controvérsias. Frente a isso, o importante é que a análise seja feita de forma correta, mas tem que se ter cautela na interpretação dos resultados para que não se deixe de fazer os tratamentos necessários, mas também não se façam tratamentos desnecessários que possam prejudicar as chances de sucesso.
B) PERFIS IMUNOLÓGICOS DO ENDOMÉTRIO
Baseado nessa avaliação imunológica do endométrio, o grupo da pesquisadora francesa Nathalie Ledeé definiu perfis imunológicos do endométrio na fase de implantação, um conceito que vem se difundindo nos últimos tempos. Baseado nas células NK e outros marcadores, este grupo definiu 4 tipos deste perfil imunológico do endométrio: normal, baixa ativação imune, padrão misto (citotóxico) e hiperativação imune. Embora não dispomos dessa análise completa, com a imunohistoquímica dos marcadores acima citados, podemos definir estes perfis:
- Perfil imunológico normal: após a ovulação, a progesterona estimula a mobilização das células NK para o endométrio, assim, espera-se que aumente sua concentração durante a janela de implantação. Além de ser necessária essa presença de NK no endométrio, é necessário que estas células se diferenciem na NK uterina não citotóxica (CD56+CD16). Assim, esperamos uma concentração normal de células NK no endométrio, sendo que 90% ou mais sejam não citotóxicas (CD56+CD16-).
- Baixa ativação imune: nesse caso, há uma falha na mobilização de células NK para o endométrio, apresentando concentração muito baixa, o que pode prejudicar a implantação. Nesse caso, os tratamentos visam estimular o sistema imune endometrial a mobilizar células NK uterinas. Entre as opções está injúria endometrial (leia no quadro abaixo), injeção intrauterina de Gonadotrofina (hCG) – IEG (leia no quadro abaixo), uso da medicação Filgrastim (G-CSF, fator estimulador de colônias de granulócitos), além de doses mais altas de progesterona e ter relações sexuais sem preservativo (leia no quadro abaixo), um dia antes da transferência embrionárias. Nesses casos, deve-se ainda evitar o uso de doses altas de imunossupressores.
- Padrão misto (citotóxico): é definido quando há concentração normal de células NK, mas a proporção de células NK citotóxicas está aumentada (mais de 10% de células CD56+/CD16+). Nesse caso, também podemos usar doses altas de progesterona, injeção intrauterina de Gonadotrofina (hCG) – IEG (leia no quadro abaixo), e a injúria endometrial (leia no quadro abaixo), pois estimulam a diferenciação das NK uterinas, além de imunomoduladores como intralipidio e corticoides.
- Padrão hiperimune: ocorre quando há uma concentração exagerada de células NK, o que também pode atrapalhar a implantação. Nesse caso, imunomoduladores como corticoides e intralipidio podem ser benéficos, além de doses altas de progesterona e a enoxaparina.
1 – INJÚRIA ENDOMETRIAL
Injúria, escarificação ou scratching endometrial é um procedimento simples realizado em consultório, sem a necessidade de anestesia e tem o objetivo de reativar o endométrio. Com um instrumento delicado (um cateter fino e flexível) e a paciente em posição ginecológica, realiza-se um raspado delicado no endométrio, um pequeno trauma, por isso o nome de “injúria”. Deve ser realizado entre 16º e 22º dia do ciclo menstrual anterior ao que será realizada a transferência embrionária. Tem demonstrado ótimos resultados, aumentando as taxas de sucesso dos tratamentos nos casos de endométrio com baixa ativação e citotóxicos. O mecanismo pelo qual a injúria endometrial favorece a implantação embrionária ainda não é claro, mas acredita-se que o pequeno traumatismo causado provoca uma reação que leva ao aumento de substâncias (histamina e citocinas) que facilitariam a implantação – células do sistema imunológico, tais como os leucócitos do endométrio e as células NK (natural killer) específicas do útero.
Clique aqui para saber mais sobre Injúria Endometrial
2 – IEG- INJEÇÃO ENDOMETRIAL DE GONADOTROFINA CORIÔNICA HUMANA (HCG) INTRAUTERINA ANTES DA TRANSFERÊNCIA DOS EMBRIÕES
A implantação é um processo complexo e muitos fatores estão envolvidos como, por exemplo, a gonadotrofina coriônica humana (hCG). Esse hormônio é secretado pelo embrião e tem papel fundamental na “invasão” do endométrio e na regulação da tolerância imunológica do endométrio ao embrião, essencial para implantação. Além disso, ele regula a liberação de várias substâncias importantes para esse processo. Dessa forma, a injeção de hCG diretamente no endométrio poderia melhorar a taxa de implantação, o que foi demonstrado em alguns estudos.
Clique aqui para saber mais sobre IEG
3 – RELAÇÃO SEXUAL
O sêmen ejaculado na vagina, próximo ao útero, pode induzir a um aumento na tolerância imunológica por expor o sistema imune materno a antígenos paternos. Tem ainda TGF-beta e prostaglandina E, compostos imunoativos com atividade de desvio imunológico para tolerância. A exposição ao sêmen nos momentos próximos a transferência embrionária (relação sexual na noite anterior) pode ser um “boost” de memória imunológica aos leucócitos reativos aos antígenos paternos. Este é um mecanismo semelhante que explica, em algumas mulheres, a maior taxa de pré-eclâmpsia na primeira gestação com o parceiro, sendo esse risco diminuído nas gestações subsequentes.
Figura 2.
PERFIS IMUNOLÓGICOS DO ENDOMÉTRIO
KIR | HLA – C
KIR (KILLER IMMUNOGLOBULIN-LIKE RECEPTOR) / HLA-C
A ação das células NK uterinas, importantes para a implantação não é só determinada pela quantidade e tipo de célula NK mas também pela interação entre receptores da sua superfície, chamados KIR, com uma molécula das células do embrião, chamada HLA-C. O KIR é determinado por uma combinação de genes, que podem ser inibitórios ou estimulatórios. Esse grupo de genes (haplótipo) pode ser A, quando há somente genes inibitórios; e haplótipo B, quando há algum gene estimulatório. Mulheres com genótipo KIR AA têm somente genes de inibição, ou seja, quando as células NK interagem com HLA-C do embrião, sua ação será bloqueada e isso pode ter efeito negativo na implantação. Já o HLA-C também pode ser de dois tipos: C1 ou C2, sendo que a ação do C2 é muito mais forte que a do C1. Como o sistema imune materno só reconhece a metade que o embrião herdou do pai, o KIR só interage com o HLA-C herdado pelo pai. Assim, quando o pai tem HLA-C do tipo C2 e a mãe é KIR AA, será uma combinação de risco, pois as células NK têm sua ação bloqueada, prejudicando a implantação e podendo causar abortos. Na fertilização in vitro (FIV), se transferirmos mais que um embrião de uma vez, esse bloqueio é dobrado, pois tem estímulo para bloquear as NK vindos de dois embriões. Portanto, nesse caso, recomenda-se sempre transferir um embrião de cada vez. Além disso, como há uma ação deficiente das células NK, podem ser úteis medicamentos que aumentem sua mobilização como Filgrastim e dose alta de progesterona.
Figura 2.
PERFIS IMUNOLÓGICOS DO ENDOMÉTRIO
FIV COM ÓVULOS DOADOS
(nestes casos, este exame só deve ser indicado em situações de exceção)
Na FIV, muitas vezes utilizamos óvulos de doadora, por exemplo quando a mulher tem idade avançada, falência ovariana precoce ou alguma doença genética que pode ser transmitida à prole pelo óvulo. Neste caso, o HLA-C herdado do óvulo é também estranho ao sistema imune materno, se comportando como HLA-C paterno. Assim, há uma chance dobrada do embrião ter algum HLA-C2 estranho a seu sistema imune (o paterno e o da doadora). Se a receptora for KIR AA, a chance de complicação aumentará. Se transferir, nestes casos, dois embriões, este risco é ainda muito maior pois teremos 4 HLA-Cs estranhos ao sistema imune da receptora, podendo prejudicar ainda mais a ação das células NKs.
Para confirmar estas suspeitas, Dra. Diana Alecsandru, vem desenvolvendo muitos estudos nesta área. Segundo dados apresentados por seu grupo num congresso organizado pelo IVI em Bilbao, em 2017, em ciclos de FIV de mulheres com falhas de implantação ou aborto de repetição, quando se transferiu somente 1 embrião, não houve diferença entre taxa de gravidez, aborto e nascimento entre mulheres KIR AA, AB ou BB. Já quando se transferiu dois embriões, as pacientes KIR AA tiveram uma maior taxa de aborto (45%) que mulheres KIR AB (11,4% de aborto) ou KIR BB (5,6%). Quando se analisou a porcentagem dos casos de embriões transferidos que chegaram a nascer, mulheres KIR AA tiveram taxa de somente 6,5% de nascimentos, muito menor que as com KIR AB (40%) e KIR BB (50%).
Reforçando esta teoria, um estudo conduzido por Dra. Diana Alecsandru, do Instituto Valenciano de Infertilidade (IVI) – Espanha, avaliou receptoras de óvulos com antecedente de falhas de implantação ou abortos. Foi demonstrado que receptoras KIR AA, AB ou BB não tiveram diferenças nas taxas de sucesso quando transferiram somente um embrião. Entretanto, na transferência de dois embriões, pacientes com KIR AA tiveram uma taxa de nascimento muito menor (4,3% somente) quando comparadas com KIR AB (40%) e KIR BB (26.3%), resultado estatisticamente significativo. Já as taxas de aborto foram muito maiores nas KIR AA (47,8%), comparadas as KIR AB (10,5%) e BB (6,7%).
Uma crítica que se faz é que não foi avaliado o HLA-C do embrião neste estudo. Portanto, após estes estudos prévios, Dra. Alecsandru desenvolveu novos estudos avaliando não somente o polimorfismo do KIR, mas também o HLA-C. Segundo seus dados, receptoras de óvulos que são KIR AA apresentaram taxas de gravidez 31,48%, mas com 94,44% de aborto e nenhum nascimento. Quando selecionavam doadoras com HLA-C tipo C1C1, a taxa de gravidez subiu para 85%, com somente 8,33% de abortos e uma taxa de nascimentos de 82,14%.
APLICAÇÃO PRÁTICA DOS ACHADOS
Considerando os dados apresentados, Dra. Alecsandru recomenda que em pacientes com falhas de implantação e abortos seja pesquisado o polimorfismo do KIR. Caso a paciente seja KIR AA, recomenda-se avaliar o HLA-C do marido. Se for C1C2 ou C2C2 (principalmente), seria recomendado transferir somente um embrião por vez.
No caso do programa de ovodoação, se a receptora for KIR AA, o melhor seria pesquisar o HLA-C na doadora e escolher uma que seja C1C1. E no caso de marido C2C2 ou C2C1, também programar transferência de um único embrião. O uso de medicamentos que aumentam a mobilização de células NK como Filgrastim e dose alta de progesterona também pode ser utilizada.
Vale lembrar que os estudos ainda são poucos e ainda não temos conclusões definitivas, mas os resultados parecem promissores.
IMAGEM 4.
AVALIAÇÃO DE RISCO DE ACORSO COM KIR (MULHER) E HLA-C (PATERNO E DA DOADORA) NA OVODOAÇÃO
Clique aqui para saber sobre o KIR
Este texto foi extraído do e-book “Imunologia da Fertilidade”.
Faça o download gratuitamente do e-book completo clicando no botão abaixo: