Evidências Científicas do Impacto na fertilidade e implantação embrionária e justificativa para a cirurgia (Miomectomia), principalmente antes da FIV.
Dr. Arnaldo Schizzi Cambiaghi
Especialista em Ginecologia e Reprodução Humana – IPGO
O que são miomas uterinos tipo 3?
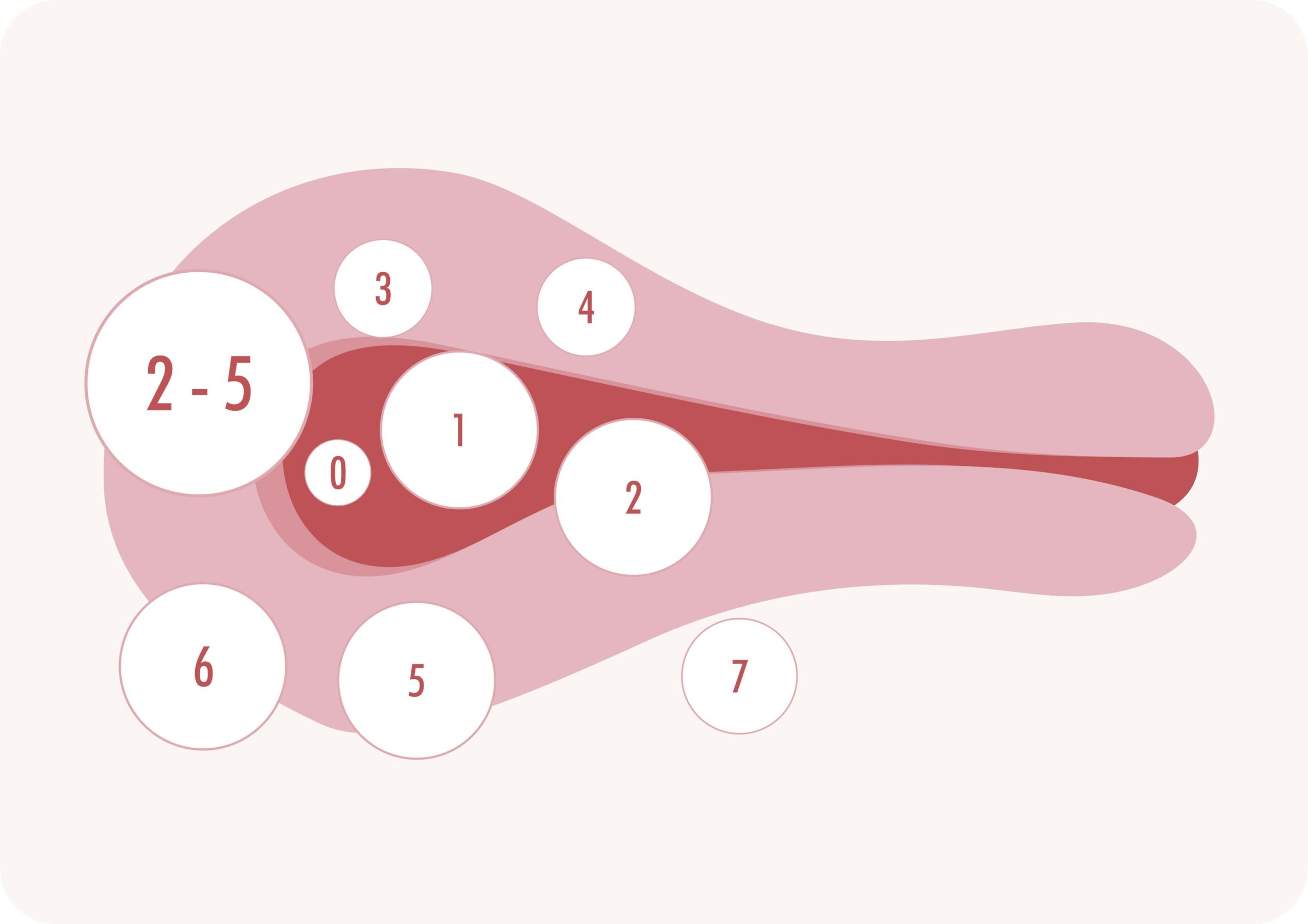
Os miomas uterinos são classificados pela FIGO (Federação Internacional de Ginecologia e Obstetrícia) de acordo com sua localização em relação à cavidade endometrial, em uma escala que vai de 0 a 8. Os tipos 0, 1 e 2, submucosos, por estarem dentro ou muito próximos da cavidade do útero, são os que mais interferem na fertilidade. Já os miomas intramurais do tipo acima de 4 e os subserosos, mais externos, costumam ter impacto reprodutivo menor.
Índice
ToggleEntretanto, entre os miomas intramurais (inseridos na musculatura uterina) que são classificados como tipo 3, são os que mais geram controvérsia. Por estarem em contato direto com o endométrio, não provocam distorção visível da cavidade, mas ainda assim podem comprometer a receptividade endometrial. Mesmo com tamanhos entre 2 e 3 cm, há evidências de que possam reduzir as taxas de implantação embrionária em ciclos de fertilização in vitro (FIV).
Este artigo analisa as principais evidências científicas que justificam a remoção cirúrgica desses miomas — por histeroscopia ou laparoscopia — como estratégia para melhorar os desfechos reprodutivos. Os mecanismos propostos incluem alterações na expressão gênica do endométrio, disfunções da peristalse uterina, processos inflamatórios crônicos e remodelação vascular inadequada
Introdução: Miomas Uterinos e Fertilidade: O que é preciso saber?
A presença de miomas uterinos é observada em até 70% das mulheres em idade fértil, com maior prevalência em mulheres afrodescendentes e naquelas acima dos 35 anos. Embora muitos miomas sejam assintomáticos e não comprometam a fertilidade, sua localização e características específicas podem interferir significativamente na capacidade reprodutiva da mulher.
A relação entre miomas como causa da infertilidade é motivo de constante debate. Estima-se que miomas estejam presentes em 5% a 10% dos casais com dificuldades para engravidar, sendo considerados a causa isolada da infertilidade em apenas 1% a 2,4% dos casos. O impacto na fertilidade é especialmente relevante quando os miomas distorcem a cavidade endometrial — o local de implantação embrionária — dificultando a adesão do embrião ao útero e aumentando o risco de aborto.
Os miomas submucosos, que crescem abaixo do revestimento interno do útero (endométrio), são os mais associados à redução da fertilidade. Mesmo de pequeno porte, podem impedir o encontro do espermatozoide com o óvulo, alterar o fluxo sanguíneo endometrial, causar sangramentos anormais e provocar inflamação local. Esses fatores comprometem a implantação embrionária e a manutenção da gestação.
Já os miomas intramurais, localizados na parede muscular do útero, têm impacto variável. Quando são volumosos ou estão próximos à cavidade endometrial, podem deformar a arquitetura uterina, interferir na vascularização local, induzir processos inflamatórios com liberação de citocinas e comprometer a receptividade endometrial. Além disso, se estiverem próximos aos óstios tubários, podem obstruí-los, dificultando a fecundação natural. Também podem afetar a contratilidade uterina, prejudicando o transporte dos espermatozoides.
Um subtipo de mioma intramural que merece atenção especial é o mioma tipo 3, segundo a classificação da FIGO (Federação Internacional de Ginecologia e Obstetrícia) – leia mais detalhes no título CLASSIFICAÇÃO ANATÔMICA DOS MIOMAS . Esses miomas são intramurais, mas têm contato direto com o endométrio, ainda que sem distorção visível da cavidade uterina. Estudos demonstram que, especialmente quando medem entre 2 e 3 cm, podem interferir negativamente na janela de implantação, reduzindo as chances de sucesso em tratamentos de reprodução assistida, como a fertilização in vitro (FIV). Mais detalhes serão descritos em seguida.
Por outro lado, os miomas subserosos, que se desenvolvem na parte externa do útero, geralmente não afetam a fertilidade, salvo em casos de tamanho extremo ou quando causam compressão de estruturas adjacentes.Por isso, a conduta em relação aos miomas deve ser individualizada. É fundamental considerar a idade da paciente, o tempo e as causas de infertilidade, o histórico de abortos espontâneos e, principalmente, a localização, o número e o tamanho dos miomas. Em alguns casos, a remoção cirúrgica dos miomas pode ser indicada para otimizar as chances de gravidez, seja de forma natural ou por meio de tratamentos de reprodução assistida.
Classificação anatômica dos miomas
Os miomas podem ser classificados segundo a sua localização anatômica, relativamente às camadas musculares uterinas. Basicamente, existem três tipos de miomas, de acordo com a localização:
- intramurais (75%): localizados predominantemente na musculatura do útero (miométrio);
- subserosos (20%): localizados na região externa do útero;
- submucosos (5%): localizados no interior da cavidade uterina.
Apesar desta classificação ser amplamente usada, é comum que os miomas tenham mais do que uma localização e, embora na maioria dos casos estes se desenvolvam no corpo uterino, existe a possibilidade destes surgirem no colo do útero e no ligamento largo (ligamento lateral ao útero).
Os miomas podem ser únicos ou múltiplos e ser classificados segundo uma outra localização anatômica mais detalhada. Na literatura, podemos encontrar diferentes tipos de classificação atendendo à localização dos miomas. Quando o intuito é essencialmente terapêutico, a classificação da European Society of Gynecologic Endoscopy (ESGE) e da International Federation of Obstetrics and Gynecology (FIGO) permite estabelecer uma estratégia de abordagem mais bem definida (cirúrgica ou clínica). Esta classificação permite um planejamento objetivo da necessidade ou não de um tratamento cirúrgico da paciente, bem como as possíveis dificuldades na resolução do problema e, principalmente, as implicações no comprometimento da fertilidade.
CLASSIFICAÇÃO DOS MIOMAS (FIGO – PALM – COEIN)
O MIOMA Tipo 3 DEMONSTRADO NESTA FIGURA É O TEMA DESTE ARTIGO.
Os miomas são habitualmente assintomáticos (>50% dos casos), pelo que, muitas vezes, são achados ocasionais do exame pélvico ou ecográfico. Quando existem, os sintomas relacionam-se com o tamanho, número e localização dos miomas. Os subserosos tendem a causar compressão e distorção anatômica de órgãos adjacentes, os intramurais causam sangramento e dismenorreia, enquanto os submucosos produzem frequentemente sangramentos irregulares e estão mais associados à disfunção reprodutiva. Entre as diferentes localizações dos miomas, os submucosos são os que mais claramente indicam necessidade de remoção, pois ocupam a cavidade uterina, interferindo diretamente na implantação embrionária. Nesses casos, a miomectomia por histeroscopia é praticamente mandatória. Já os miomas intramurais devem ser removidos se deformarem a cavidade endometrial ou, mesmo sem deformidade, se tiverem mais de 4 cm. Miomas menores e sem distorção não costumam exigir cirurgia, a não ser os do Tipo 3, como veremos a seguir. Os subserosos, localizados na parte externa do útero, só têm indicação cirúrgica quando atingem grandes dimensões ou comprimem órgãos vizinhos.
O que são miomas TIPO 3 - Classificação FIGO e Implicações AnatômicaS
Miomas Tipo 3 e Impacto na Fertilidade
Segundo a FIGO (Federação Internacional de Ginecologia e Obstetrícia), os miomas tipo 3 são definidos como nódulos intramurais com ≥50% de seu volume inserido na parede miometrial, mas que mantêm contato direto com o endométrio. Apesar de não provocarem distorção visualizável da cavidade uterina em exames como ultrassonografia ou histeroscopia, sua localização subjacente à mucosa pode interferir na janela de implantação.
Evidências Clínicas sobre Implantação e Gravidez
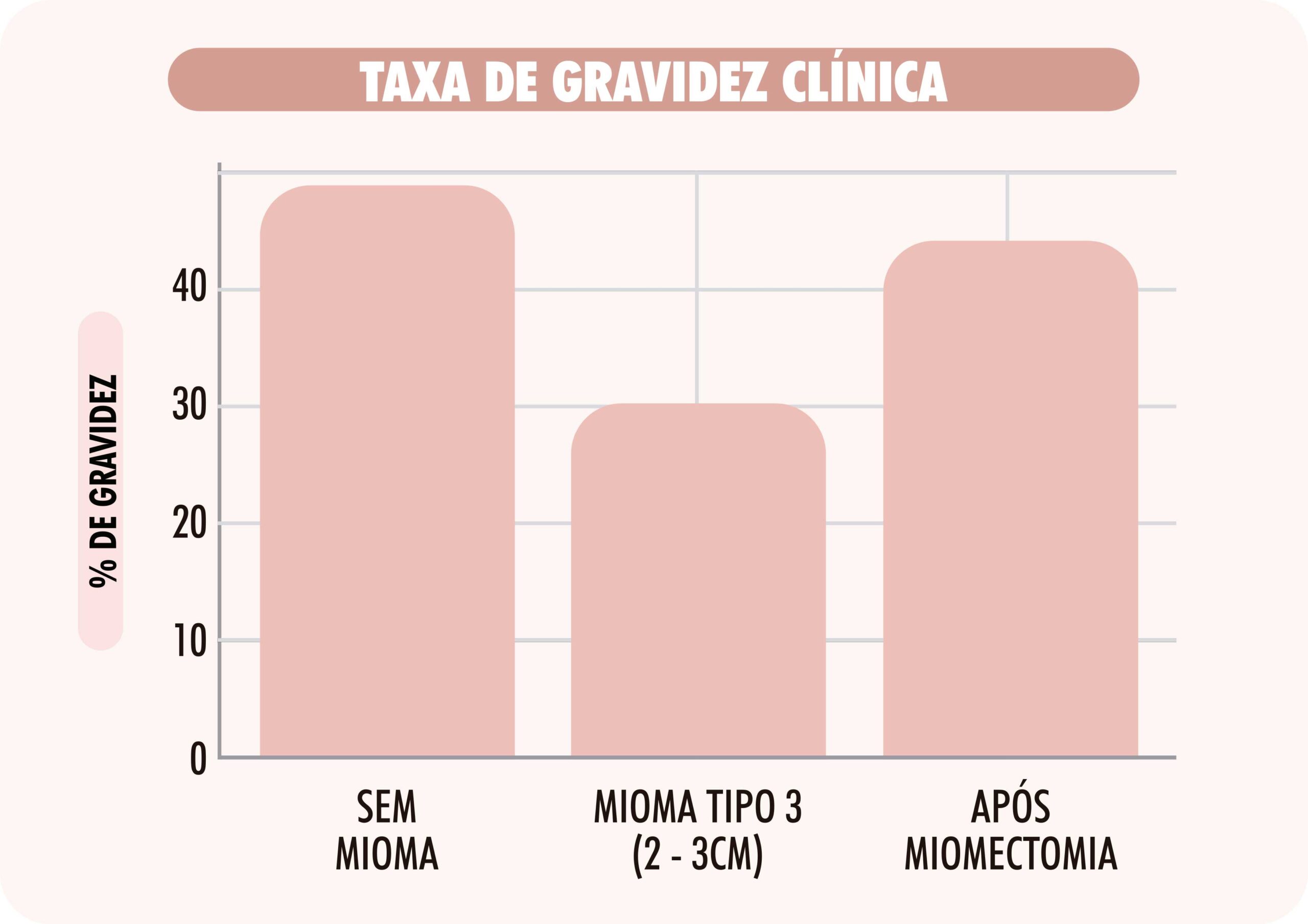
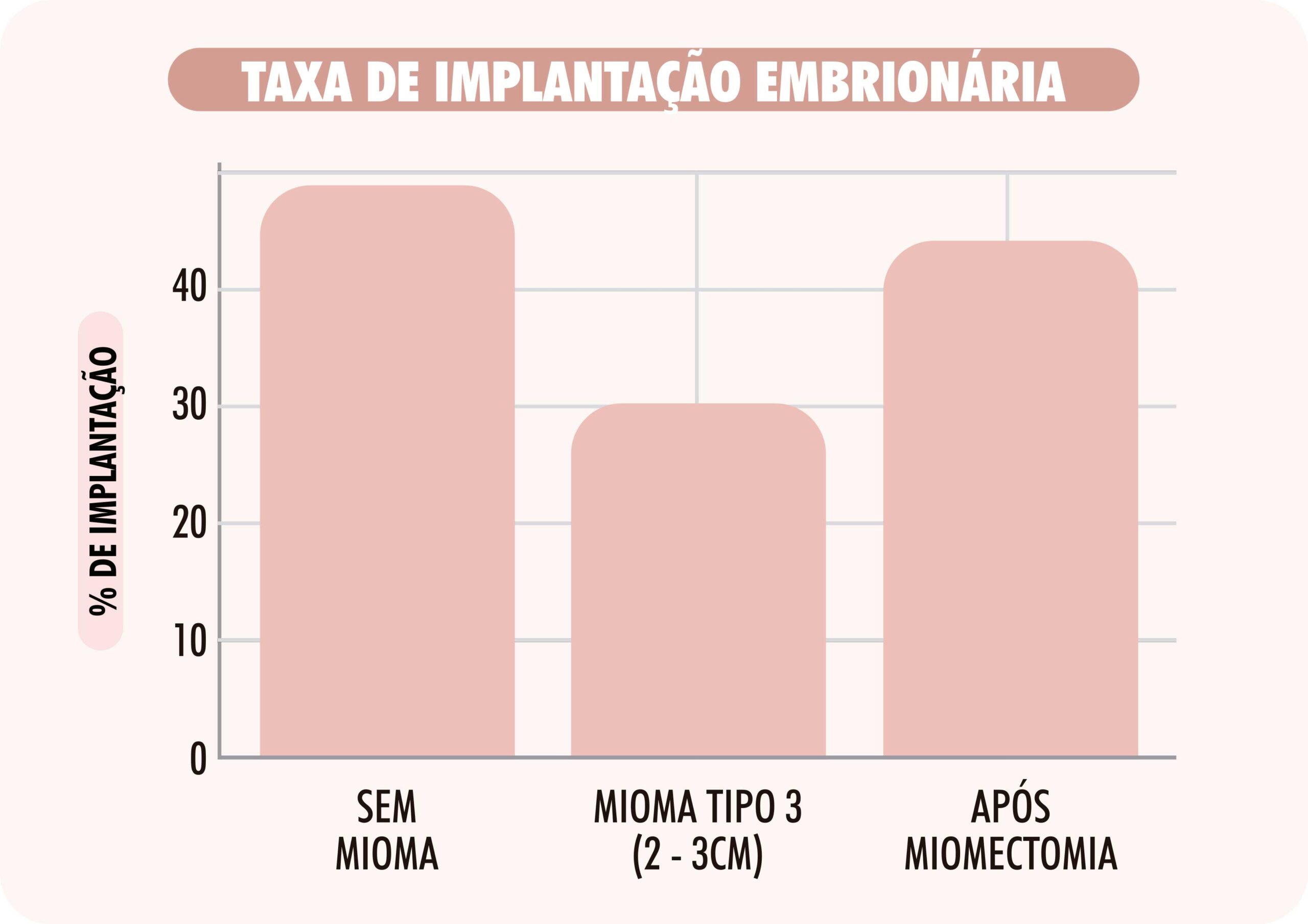
Estudos recentes demonstram que miomas tipo 3, mesmo com dimensões moderadas (2–3 cm), podem comprometer significativamente os resultados de tratamentos de reprodução assistida, como a fertilização in vitro (FIV). Uma pesquisa publicada na Fertility and Sterility relatou que esses miomas estão associados à redução das taxas de implantação, gravidez clínica e nascimento com vida. Especificamente, Bai et al. (2018) demonstraram que a presença de miomas tipo 3 reduziu a taxa de gravidez clínica de 47,1% para 30,2% em pacientes submetidas à FIV. Além disso, a revisão sistemática de Favilli et al. (2023) confirmou, por meio de metanálise, que mesmo miomas pequenos (≥2 cm) aumentam o risco de falha de implantação e aborto espontâneo.
Mecanismos de Prejuízo na implantação embrionária
Os miomas tipo 3 podem prejudicar a implantação embrionária por diversos mecanismos: alterações da receptividade endometrial por meio da expressão gênica HOXA10 e LIF, inflamação local e vascularização comprometida e distúrbios na peristalse uterina (contrações uterina).
4.1. Alteração da Receptividade Endometrial: miomas tipo 3 induzem uma expressão reduzida de genes críticos para a receptividade uterina, como HOXA10, HOXA11 e LIF — fundamentais para a modulação da adesividade do trofoblasto. A redução desses marcadores é diretamente proporcional à proximidade do mioma da cavidade.
4.2. Vascularização Comprometida e Inflamação Local: a presença de miomas pode causar remodelamento vascular ineficiente e aumento de fatores pró-inflamatórios como IL-6, TNF-α e MMPs, criando um microambiente hostil ao embrião. Esse efeito pode ser mais relevante em miomas tipo 3 do que em outros miomas intramurais mais distantes da mucosa.
4.3. Contrações Uterinas Disfuncionais: miomas intramurais interferem com a atividade peristáltica uterina, promovendo contrações incoordenadas no período pós-transferência embrionária. Tais contrações podem deslocar o embrião ou impedir sua ancoragem, especialmente se localizadas em regiões de alta atividade miometrial (fundo uterino, corno).
Conduta Terapêutica e Indicação Cirúrgica
Com base nessas evidências, a remoção cirúrgica dos miomas tipo 3, especialmente quando maiores que 2 cm, tem sido considerada uma estratégia eficaz para melhorar os resultados reprodutivos. A estratégia cirúrgica será definida pelo cirurgião. Miomas tipo 3 com inserção tangencial ou subendometrial podem ser tratados por histeroscopia. Entretanto, miomas parcialmente intramurais ou com vascularização profunda requerem abordagem laparoscópica ou robótica. Estas vias permitem a enucleação precisa e controle hemostático, com baixa taxa de aderências quando se utiliza técnica adequada. Um estudo observacional mostrou que a miomectomia por histeroscopia, videolaparoscopia ou robótica nessas pacientes resultou em taxas de gravidez e nascimento vivo semelhantes às de mulheres sem miomas, sugerindo benefício claro da intervenção antes da transferência embrionária. A remoção cirúrgica está indicada para miomas tipo 3 ≥2 cm, especialmente em pacientes com histórico de falhas de implantação, abortos de repetição ou endométrio persistentemente inadequado. O limiar de 2 cm está respaldado por estudos que correlacionam esse tamanho com maior risco de prejuízo funcional endometrial, mesmo na ausência de distorção.
Conclusão: Miomas Tipo 3 e o Impacto na Fertilidade
Os miomas uterinos classificados como tipo 3, segundo a FIGO, são nódulos localizados na parede muscular do útero (intramurais) que entram em contato direto com o endométrio, mas sem causar distorção visível da cavidade uterina. Apesar disso, evidências científicas recentes mostram que esses miomas, especialmente quando medem entre 2 e 3 centímetros, podem comprometer a receptividade endometrial e prejudicar a implantação embrionária, mesmo em ciclos de fertilização in vitro (FIV).
Estudos indicam que os efeitos negativos desses miomas não se devem apenas a alterações anatômicas, mas também a mecanismos fisiopatológicos, como mudanças no fluxo sanguíneo, inflamação local e liberação de citocinas, que tornam o ambiente uterino menos favorável à gestação. Por isso, a presença de miomas tipo 3 pode ser um fator subestimado de falha de implantação e infertilidade, mesmo na ausência de sintomas ou distorções cavitárias.
Diante disso, a remoção cirúrgica desses miomas — por via histeroscópica, laparoscópica ou robótica — deve ser considerada, especialmente em pacientes com histórico de falhas de implantação ou insucesso em ciclos anteriores de FIV. Essa conduta pode restaurar a fisiologia uterina, melhorar a receptividade endometrial e aumentar as chances de uma gravidez bem-sucedida. Como sempre, a decisão deve ser individualizada, levando em conta o tamanho, a localização do mioma, o histórico clínico e os objetivos reprodutivos da paciente
Referências Bibliográficas
- Bai X, et al. Effect of type 3 intramural fibroids on in vitro fertilization outcomes. Fertil Steril. 2018;109(5):817–822.
- 2.Favilli A, et al. Impact of FIGO type 3 uterine fibroids on IVF outcomes: A systematic review and meta-analysis. Int J Gynaecol Obstet. 2023;163(2):528–539.
- Governini L, et al. Receptivity-based uterine fibroid surgery: an updated systematic review. Clin Exp Obstet Gynecol. 2022;49(5):114.
- Han Y, et al. Hysteroscopic resection of type 3 fibroids could improve the cumulative live birth rate of IVF patients. Reprod Biol Endocrinol. 2022;20(1):1–9.
- Pritts EA, Parker WH, Olive DL. Fibroids and infertility: an updated systematic review of the evidence. Fertil Steril. 2009;91(4):1215–1223.
- Sun P, et al. Mechanism of Endometrial Receptivity Affected by Fibroids. Am J Reprod Immunol. 2024;92(6):e70022.
- Yoshino O, et al. Uterine peristalsis and fibroids affect uterine receptivity. Reprod Biomed Online. 2021;42(6):1103–1110.
- Dolmans, M.-M., Isaacson, K., Zhang, W., Gordts, S., Munro, M.G., Stewart, E.A., Bourdon, M., Santulli, P., & Donnez, J. (2021). Intramural myomas more than 3–4 centimeters should be surgically removed before in vitro fertilization. Fertility and Sterility, 116(4), 945–958. https://doi.org/10.1016/j.fertnstert.2021.08.016