Técnica
A técnica é relativamente simples e sua execução pode ser dividida em 6 fases:
1ª Fase – Estímulo do crescimento dos folículos.
2ª Fase – Bloqueio dos hormônios do organismo (poderá ser antes ou depois do inicio da estimulação ovariana).
3ª Fase – Aspiração e recuperação dos óvulos.
4ª Fase –Congelamento ( Vitrificação)
Esquemas (protocolos) personalizados de indução de ovulação e outras drogas
Os protocolos de indução de ovulação podem ter influência direta no número e qualidade dos óvulos e, por isso, ajustes personalizados são bem-vindos. Não há um esquema único de remédios que seja ideal para todas as mulheres. Existem muitos medicamentos de ótima qualidade que podem ser eficientes para algumas pacientes, mas não para outras.
Individualizar a estimulação ovariana é fundamental!
Para se definir o melhor protocolo para a estimulação ovariana é importante compreender o significado de “Individualizar“. Individualizar significa ajustar algo para que melhor se adeque aos requisitos de alguém; personalizar ou customizar. Assim, o protocolo de medicamentos para estimulação ovariana deve ser individualizado para cada paciente de acordo com o seu histórico e a situação em que ela se encontra. Um desenvolvimento adequado, bem como o sincronismo preciso no início de maturação dos óvulos com os hormônios adequados são essenciais para se conseguir um óvulo ideal, uma boa fertilização, um ótimo embrião e, finalmente, a gravidez. Na verdade, nos casos em que a maturação dos óvulos não é devidamente sincronizada, há um aumento do risco de aneuploidia (anormalidades cromossômicas estruturais e numéricas), levando ao comprometimento do desempenho reprodutivo. O potencial dos óvulos de uma mulher sofrerem maturação ordenada, fertilização bem sucedida e posterior progressão para “embriões de boa qualidade”, capazes de produzir um bebê saudável, é, em grande parte, determinado geneticamente. No entanto, a expressão do potencial reprodutivo é influenciada por numerosas variáveis extrínsecas no ovário e endométrio durante a fase pré-ovulatória do ciclo, principalmente nos casos de mulheres baixas respondedoras e as mais maduras (mais velhas), cujos ovários acompanham o envelhecimento, independentemente da aparência jovial de cada uma. Nesses casos, os protocolos de estimulação precisam ser personalizados para atender às necessidades individuais. A utilização de protocolos especiais como Duostim, utilização do hormônio de crescimento (GH), G-CSF ou outras estratégias para mulheres com mais idade ou que tem uma baixa reserva ovariana e produzem poucos óvulos (baixas respondedoras), deve ser avaliado individualmente. Tudo o que podemos fazer é evitar comprometer o ambiente de ovário durante a estimulação ovariana e, assim, evitar mais prejuízo à qualidade do óvulo.
Índice
Toggle1ª Fase – estímulo do crescimento dos folículos
Os melhores resultados do congelamento são obtidos quando coletamos os óvulos já maduros, pois só estes são possíveis de fertilizar. A maturação in vitro dos óvulos é possível, mas não tem ainda os mesmos resultados. A estimulação dos ovários tem o objetivo de produzir um número maior de óvulos maduros para serem congelados. É feita com medicamentos orais e/ou através de injeções subcutâneas de gonadotrofinas exógenas que aumentam a produção do número de folículos ovulatórios.
Os medicamentos injetáveis utilizados para indução são chamados Gonadotrofinas que são encontradas em diversos tipos, dosagens e nomes comerciais. As dosagens diárias recomendadas são individualizadas e reguladas de acordo com a necessidade, verificada pelos exames realizados sistematicamente durante esta fase (hormônios e ultrassom). A estimulação ovariana deverá ser acompanhada pela ultrassonografia para avaliar o crescimento e o desenvolvimento dos folículos ovarianos (dentro dos quais estão os óvulos) até que atinjam um diâmetro médio aproximado de 18/20mm. A espessura do endométrio (tecido que reveste o útero internamente e é onde o embrião implanta) também é avaliada. Normalmente são realizados 2 a 4 exames de ultrassom transvaginal durante o ciclo, marcados em intervalos médios de 2 dias, iniciando no 5º dia após o início da estimulação, até que alcance o ponto pré-ovulatório. Se as datas de exames caírem no domingo ou feriado, não se preocupe, pois, estes exames poderão ser antecipados ou adiados sem interferir no sucesso final deste procedimento. Caso seja necessário os exames serão realizados também nestes dias.
Quando os folículos atingirem um diâmetro médio de 18/20 mm é administrado um medicamento específico: hCG (Ovidrel ou Choriomon) ou agonistas de GnRH (Gonapeptyl ou Lupron). Estes medicamentos visam a maturação final dos óvulos. As doses e os horários das medicações têm influência direta no horário da captação dos óvulos. A ASPIRAÇÃO DOS ÓVULOS é realizada entre 34 e 36 horas (conforme protocolo escolhido) após esta aplicação. Os efeitos colaterais (raros) mais comuns desses medicamentos são: instabilidade emocional, dores de cabeça, perda de apetite, dor abdominal e dor no local das injeções. Nesse último caso, a massagem e o calor local (compressas) podem aliviar esses sintomas.
Para que se alcance o objetivo almejado é fundamental a disciplina na medicação e no controle na estimulação ovariana e, para isso, devem ser seguidas as seguintes recomendações:
- Utilize somente os medicamentos recomendados;
- O dia do ciclo é sempre contado a partir do 1º dia da menstruação;
- Os medicamentos deverão ser tomados e aplicados sempre no mesmo horário;
- A quantidade de medicação utilizada até a coleta dos óvulos vai depender da evolução do crescimento dos folículos. É recomendável sempre medicação extra de reserva.


A maior vantagem deste protocolo está nos casos de pacientes que têm risco de ter Síndrome de Hiperestimulação Ovariana. Nestes casos o hCG que finaliza a maturação folicular é trocado por uma dose única do agonista de GnRH, e com isso evitam-se as complicações desta Síndrome.
Protocolo curto com antagonista
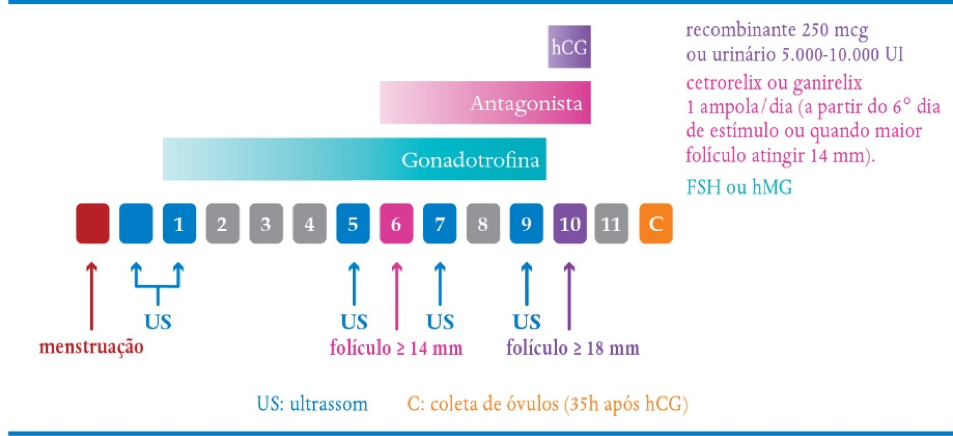
*Cetrorelix e Ganirelix poderão ser substituídos por Progestágenos via oral iniciados desde o começo da estimulação ovariana.
Protocolo com FSH de ação prolongada
Elonva (corifolitropina alfa): não há dúvidas de que uma reclamação frequente das mulheres que passam por um ciclo de FIV é o fato de precisarem tomar injeções diárias durante alguns dias. Embora este período normalmente não ultrapasse os dez dias, algumas pacientes chegam a desistir do tratamento por certo tempo e às vezes para sempre, por considerarem esta fase um sofrimento inesquecível.
Elonva é uma injeção única que vale por sete dias de aplicação de FSH, substituindo as aplicações diárias neste período É administrada em dose única por injeção subcutânea. As mulheres que pesam 60 kg ou menos devem receber uma dose de 100 microgramas, ao passo que as mulheres que pesam mais de 60 kg devem receber uma dose de 150 microgramas. A própria paciente ou o seu parceiro podem aplicar a injeção no caso de terem recebido as instruções adequadas.


*Cetrorelix e Ganirelix poderão ser substituídos por Progestágenos via oral iniciados desde o começo da estimulação ovariana.
MINI-FIV Plus
Simples como a Mini – FIV – Original, mas produzindo o mesmo número de óvulos que a FIV clássica
Não há dúvida que uma das preocupações mais comuns e responsável pelo estresse dos pacientes, frente a estes tratamentos é a complexidade dos medicamentos, principalmente os injetáveis. Isto devido à disciplina imposta nos horários pré-determinados que devem ser respeitados, além do desconforto da dor, o custo destes medicamentos e o medo de nada dar certo. A MINI- FIV-PLUS é uma variação da MINI-FIV-Original, com a diferença é que esta produz a mesma quantidade de óvulos prevista em um tratamento clássico, a qual possui uma grande quantidade de medicamentos injetáveis a custo bastante elevado. A MINI-FIV-Original, já utilizada pelo IPGO e descrita no próprio site, utiliza menos medicamentos, mas reduz acentuadamente o número de óvulos coletados, o que, nestes casos, não é o mais indicado, uma vez que, estas pacientes, desejam ter mais óvulos para a preservação da fertilidade.
Este método simplificado foi idealizado inicialmente pelos médicos chineses J. Dong, Q. Chen e Y. Wang da University School of Medicine, (Department of Assisted Reproduction, Shanghai, China) mas recebeu algumas modificações introduzidas pela Equipe IPGO. Foram inspiradas também nas recentes publicações que demonstram que o número de óvulos em maior quantidade pode ser interessante e não aumenta as chances de futuros embriões terem alterações cromossômicas (aneuploidias).
Uma das grandes preocupações do IPGO é garantir às pacientes a excelência nos tratamentos, os melhores resultados, o mínimo desconforto e custos acessíveis.
Sabemos que quando os pacientes se interessam pelo congelamento de óvulos, procuram informações sobre este assunto e se preocupam com a necessidade das injeções diárias e o alto custo financeiro, entre outras possibilidades. Esta nova estratégia realizada pelo IPGO simplifica o tratamento, reduz o desconforto (para aquelas que sofrem com as picadas diárias das injeções), diminui o custo financeiro e mantém a mesma quantidade de óvulos que uma FIV convencional.
O protocolo MINI-FIV Plus
Diferente da FIV-Clássica que utiliza ao redor de 16 injeções, a MINI-FIV – PLUS utiliza somente duas injeções podendo chegar, no máximo, a cinco;
No 3º dia do ciclo menstrual, inicia-se uma dose diária de um comprimido simples, os progestágenos (Duphaston, Cerazatte ou outros), o quais deverão ser tomados diariamente até o folículo alcançar a medida pré-ovulatória (no stop). Neste mesmo 3º dia, é aplicado em dose única o medicamento Corifolitropina alfa (Elonva). O progestágeno (por via oral) inibe o pico do hormônio LH, o que impede a ovulação prematura de forma semelhante aos antagonistas (Cetrotide e Orgalutran). O pico do hormônio LH é o responsável por desencadear o processo ovulatório.
A Corifolitropina alfa (Elonva) é uma injeção única de FSH de ação prolongada que vale por 7 dias de aplicação e substitui as aplicações diárias neste período. É administrado em dose única por injeção subcutânea. As mulheres que pesam 60 kg ou menos devem receber uma dose de 100 microgramas, ao passo que as mulheres que pesam mais de 60 kg devem receber uma dose de 150 microgramas.
Sete dias após a injeção do Elonva, no caso de ser necessário uma estimulação ovariana adicional, recomenda-se administrar injeções diárias de outro medicamento semelhante que contenha FSH e LH (Menopur e Pergoveris).
Por último, logo que três folículos estejam próximos da maturação, é administrada uma única injeção do Agonista GnRH e a coleta dos oócitos será realizada 34 a 36 horas depois. Segue-se a vitrificação para eventual eventual fertilização em época oportuna.

2ª Fase – bloqueio dos hormônios para evitar a ovulação antecipada
Consiste no bloqueio da produção pelo organismo dos hormônios que agem nos ovários com medicação adequada. Com esta conduta temos o controle da função ovariana “em nossas mãos” não havendo praticamente perigo de ocorrer ovulação fora do previsto. Isto é, sem estes medicamentos o mecanismo de controle da ovulação estaria também sob a influência dos hormônios do próprio organismo e a paciente poderia ovular antes da hora programada de colher os óvulos.
É realizado por meio de medicamentos injetáveis (Antagonistas) ou por via oral (progetágenos) para que se tenha o controle da função ovariana e se evite a ovulação antes do momento previsto. Este bloqueio, na maioria das vezes, é realizado após alguns dias do início da estimulação ovariana.
3ª Fase – aspiração e recuperação dos óvulos
No dia da aspiração dos óvulos, que ocorre cerca de 35 horas após a última medicação , a paciente deverá comparecer ao Laboratório Especializado em jejum e em uma sala adequada, será dada uma medicação para relaxar e dormir alguns minutos. Os folículos são aspirados através de uma agulha acoplada ao transdutor transvaginal e conectada a um sistema de aspiração, em um ambiente cirúrgico. Pode ser realizada com anestesia local mas, geralmente, opta-se por uma sedação endovenosa (Propofol). Este processo é indolor e dura alguns minutos. O conteúdo folicular é diretamente encaminhado para avaliação pelo embriologista. Após +/- 60 minutos em um quarto em repouso, a paciente será liberada, podendo executar atividades normais no mesmo dia, mas que não exijam destreza ou concentração (24 horas).

4ª Fase congelamento (vitrificação)
A técnica de congelamento por vitrificação assegura excelentes resultados nos tratamentos de FIV. A taxa de gestação por essa técnica é semelhante ao estado “fresco” das células. Foi criada pelo Dr. Masashige Kwayama, da Clínica Kato, em Tóquio, no Japão, e chama atenção a rapidez com que atinge a baixa temperatura (-196º), produzindo um estado vítreo no embrião ou óvulo e impedindo a formação de cristais de gelo e os consequentes danos celulares. A velocidade da diminuição de temperatura no congelamento por vitrificação é de 23ºC por minuto ou seja, 70 vezes mais rápido. Os óvulos congelados ficam então armazenados em um cilindro de nitrogênio líquido mantido a -196º.

Este texto foi extraído do e-book “Congelamento de Óvulos”.
Faça o download gratuitamente do e-book completo clicando no botão abaixo:
