Contato: saude@ipgo.com.br
Tel. (11) 3885-4333
Após esta leitura, leia também:
1. Por que a fertilização in vitro pode falhar
2. “Amazenamento” de embriões
3. Os tratamentos de fertilização in vitro
4. Fertilização in vitro em mulheres maduras
5. Fertilização em mulheres com FSH elevado
6. Vitrificação
7. Tratamentos que podem melhorar a fertilidade da mulher e os resultados dos tratamentos de fertilização
8. Biópsia embrionária, PGD e CGH
9. Qual o custo?
10. Videos
11. congelamento de óvulos
12. Home
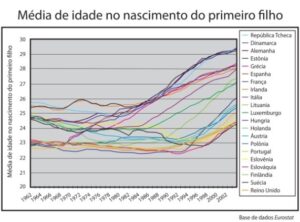
O mundo das mulheres mudou para melhor. Com papéis estabelecidos no mercado de trabalho, dedicam-se de forma intensa à vida profissional, aumentam a exigência de um parceiro ideal para ser o pai de seus filhos e terminam por retardar o momento de ter o primeiro filho. Entretanto, o sonho da maternidade permanece e acompanha estas mulheres que adiam a gestação para priorizar a carreira e a estabilidade financeira. A cada ano que passa, as estatísticas demonstram, elas procuram engravidar do primeiro filho em uma idade mais avançada, e esse desejo só se torna real em uma idade superior à ideal (próximo aos 40 anos). Esse modelo de maternidade, que envolve praticamente todas as culturas do mundo, fez com que a idade avançada se tornasse o principal motivo que dificulta ou até impede que as mulheres tenham seus filhos (Figura 1). Pelo menos com os próprios óvulos e não com óvulos doados. Atualmente, de cada seis gestantes atendidas no Hospital das Clínicas da Faculdade de Medicina da USP, uma tem mais de 35 anos. Na década de 1970, a taxa era uma a cada 20. No Laboratório Fleury, em São Paulo, cerca de 35% das gestantes têm mais de 35 anos, e 15% mais de 40 (Revista “Fleury-saúde em dia” edição 22, de abril/2011). No IPGO, esse aumento tem sido progressivo nos últimos anos. A cada ano cresce o número de mulheres maduras, que já alcançam até 60% dos casais que buscam um tratamento, estando hoje acima de todas as outras causas de infertilidade (endometriose 40%, problemas do homem 50%, problemas de tubas 30%). Há dez anos essa proporção era de no máximo 10%. É evidente que os cuidados com os bons hábitos e estilos de vida são importantes. O peso ideal, exercícios físicos, não fumar, não beber, tomar pouco ou nenhum café, evitar a proteína animal, tomar vitaminas e ter cuidados gerais com a fertilidade masculina, como o aquecimento dos testículos, têm um impacto significativo nas causas de infertilidade. A determinação de ter relações sexuais com hora marcada e na época certa da ovulação são importantes, mas podem causar algum prejuízo no lado romântico das relações afetivas, o que considero o lado bom da vida conjugal. Esses detalhes são pequenos, mas podem fazer a diferença na vida de um casal. A ciência tem tentado fazer a sua parte. Altas doses de hormônios, mudanças de protocolos de indução de ovulação, novas drogas, novas técnicas de laboratório etc. são avanços tecnológicos que têm ajudado muito os casais a engravidar. Entretanto, é impossível aplicar técnicas milagrosas quando já não existem mais óvulos adequados para serem fertilizados. O médico Juan Garcia Velasco da Clinica IVI – Madrid, na Espanha, explica essa dificuldade na frase: “Nós não podemos estimular folículos (óvulos) que não existem” (“We cannot stimulate follicles wich do not exist”). Por isso, apesar de todas essas medidas, é inevitável a queda natural da fertilidade da mulher ao longo dos anos.
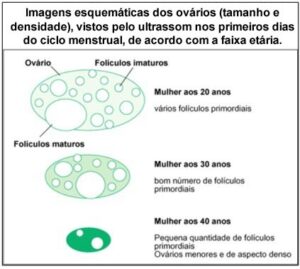
Há evidências muito bem estabelecidas na literatura sobre essa queda mostrando tal diminuição após 35 anos, que chega a cair em 50% dos 25 para os 35 anos. Isso se deve a vários fatores, entre eles o fato de a idade afetar o numero de folículos disponíveis para a ovulação.
A menina, quando nasce, tem nos seus ovários um número predeterminado de óvulos, que é em torno de 1 a 2 milhões. Quando chega à idade fértil, possui apenas 300 mil óvulos capazes de ser fecundados. A cada ciclo menstrual, para um óvulo que atinge a maturidade, aproximadamente mil são perdidos. Segundo esse processo contínuo e normal, após os 35 anos o número de óvulos capazes de serem fertilizados estará diminuído.
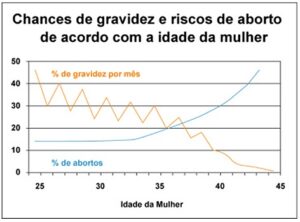
Além de diminuir o número de óvulos, sabe-se também que este passar dos anos afeta a integridade cromossômica e o funcionamento das mitocôndrias (organelas que, dentro da célula, são responsáveis pela fonte de energia). Isso, além de diminuir a taxa de gravidez, aumenta as chances de abortos e de malformações fetais, como por exemplo a Síndrome de Down (Figura 2). Com isso, a chance de uma gravidez espontânea vai caindo naturalmente, sendo mais frequente a necessidade do uso de técnicas de reprodução assistida – e mesmo estas terão menor chance de sucesso.
Assim, de todas as dificuldades, a que chama mais atenção é, sem dúvida, a idade da mulher, o envelhecimento dos óvulos. Por tudo isso, quando o tempo de espera pela gravidez não puder ser antecipado, o congelamento dos óvulos pela técnica de vitrificação é a melhor maneira de preservar a fertilidade. Esse procedimento, infelizmente, ainda é pouco divulgado.
Congelamento (vitrificação) dos óvulos
É importante divulgar que os melhores resultados são obtidos em mulheres com menos de 32 anos, e por isso elas devem ser alertadas da perda do seu potencial reprodutivo com o passar dos anos. Congelar óvulos é relativamente fácil, seguro e tem poucos riscos, embora não seja muito barato. Doze óvulos congelados aos 28 anos oferecem 50% de chances de gestação ao serem fertilizados aos 40.
Como é feito o congelamento de óvulos passo a passo
Podemos dividir em duas partes:
A) 1ª parte: congelamento propriamente dito.
B) 2ª parte: descongelamento e fertilização para se obter a gravidez, quando desejada.
A) 1ª parte: o congelamento propriamente dito.
1- ESTÍMULO DO CRESCIMENTO DOS ÓVULOS
A estimulação dos ovários tem o objetivo de produzir um número maior de óvulos para serem congelados. Normalmente a mulher, em cada ciclo menstrual, produz um único óvulo (eventualmente dois), o que é pouco para um congelamento e para garantir uma reserva de óvulos que produza bons resultados de gestação. A grande maioria desses medicamentos é injetável e administrada pela via subcutânea. As dosagens são reguladas de acordo com as necessidades de cada paciente e pelos exames realizados sistematicamente durante essa fase (hormônios e ultrassom).

2 – BLOQUEIO DOS HORMÔNIOS DO ORGANISMO
Tem o objetivo de impedir que a ovulação ocorra antes do momento da captação dos óvulos e de garantir a maior precisão no acompanhamento do desenvolvimento folicular (óvulos). Esse bloqueio pode ser realizado em uma fase precoce (antes do início da estimulação ovariana – Agonista GnRH) ou mais tardia, ao redor do 5º/ 6º dia do ciclo, após já ter sido iniciada a estimulação dos ovários. Essa medicação é chamada de Antagonista GnRH. A decisão pelo bloqueio precoce ou tardio é uma decisão médica e vai depender de cada caso. Com um acompanhamento ultrassonográfico seriado, determina-se o momento adequado para administrar outro medicamento (o último), específico para ocorrer a maturação dos óvulos, chamado HCG. A ASPIRAÇÃO DOS ÓVULOS deverá ocorrer ao redor de 35 horas após essa injeção. As doses e os horários das medicações têm influência direta no horário da captação dos óvulos. Os efeitos colaterais são discretos, e os mais comuns são dores de cabeça, perda de apetite, leve dor abdominal e no local das injeções. Nesse último caso, a massagem e o calor local (compressas) podem aliviar os sintomas.
3 – ASPIRAÇÃO E RECUPERAÇÃO DOS ÓVULOS
Esta é a fase final. A paciente deverá comparecer ao Laboratório de Reprodução Humana aproximadamente 34 horas após a administração do último medicamento (HCG). Em jejum e em um horário preestabelecido, em uma sala adequada, será dada uma medicação para que ela relaxe e durma por alguns minutos. Com auxílio do ultrassom, uma agulha especial e um aparato para sucção, os óvulos são colhidos e encaminhados para análise. Após ficar aproximadamente 30 minutos em um quarto em repouso, a paciente será liberada, podendo executar atividades normais no mesmo dia, mas que não exijam destreza ou concentração (pelas próximas 24 horas).
*Veja o vídeo (clique aqui)
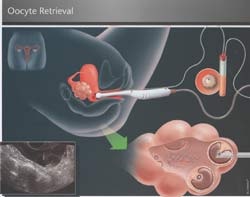
• Congelamento (vitrificação)
Após a aspiração, os óvulos são separados, cultivados e classificados quanto à sua maturidade. Poderão permanecer vitrificados por tempo indeterminado. A técnica de congelamento por vitrificação assegura resultados excelentes nos tratamentos de fertilização in vitro. A taxa de gestação por essa técnica é semelhante ao estado “fresco” das células, diferente do congelamento lento (pouco usado hoje em dia), que provoca a formação de cristais de gelo no interior das células, que consequentemente danificam a qualidade das mesmas. A vitrificação foi criada pelo Dr. Masashige Kwayama da Clinica Kato, em Tóquio, no Japão, e difere pela rapidez com que atinge a baixa temperatura (-196º), produzindo um estado vitreo no embrião ou óvulo e impedindo a formação de cristais de gelo e os consequentes danos celulares. A velocidade da diminuição de temperatura no congelamento convencional é de 0,3 ºC por minuto, ao passo que na vitrificação é de 23 ºC por minuto ou seja, 70 vezes mais rápido.
B) 2ª parte: descongelamento e fertilização para se obter a gravidez, quando desejada.
• Descongelamento e fertilização dos óvulos na época definida pela paciente
AMOSTRA SEMINAL: São colhidas no dia indicado para a fecundação. Após a preparação adequada, a amostra é examinada e encaminhada para o processo de fertilização.
No descongelamento, os óvulos são aquecidos e retirados do meio conservante que os manteve no período em que estiveram vitrificados. Em seguida, são encaminhados para o processo de fertilização.
O preparo do útero para receber os embriões é extremamente simples, pois a necessidade de medicamentos é mínima. Isso pode ser feito até dentro de um ciclo ovulatório absolutamente natural, espontâneo, com a presença somente dos hormônios produzidos pelo próprio organismo.
4 – FERTILIZAÇÃO DOS ÓVULOS PELO ESPERMATOZOIDE
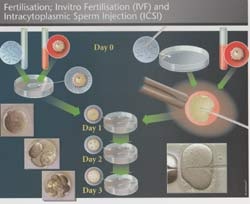
Posteriormente, a fertilização poderá ocorrer de duas maneiras:
1) FIV clássica:
Os óvulos são colocados em uma incubadora no laboratório, junto dos espermatozoides, em condições ambientais semelhantes às encontradas na trompa uterina – local onde normalmente ocorre a fecundação.
2) ICSI
Quando a quantidade de espermatozoides for pequena, os óvulos são fertilizados através da micromanipulação dos gametas, injetando-se um espermatozoide em cada óvulo – Injeção Intracitoplasmática de Espermatozoide.
3) ICSI Magnificado, Super-ICSI ou IMSI (Intracytoplasmic Morfologically Select Sperm Injection).
É uma técnica que identifica com precisão os espermatozoides com maior capacidade de fertilização, quando tiverem alterações no seu formato (morfologia alterada), vacúolos motilidade e no DNA (fragmentações do DNA).
*Veja o vídeo (clique aqui)
Em qualquer uma dessas técnicas, após 18 horas da coleta dos óvulos, é confirmada a fertilização e, assim, passam a se chamar EMBRIÕES.
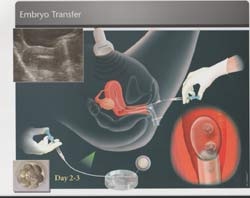
5 – TRANSFERÊNCIA DO(S) EMBRIÃO(ÕES) PARA O ÚTERO
A paciente deverá comparecer ao Laboratório de Reprodução Humana no horário predeterminado e sem estar em jejum. Sem necessidade de anestesia, é introduzido um pequeno cateter flexível pela vagina em direção ao colo do útero, até atingir a cavidade uterina. É um momento nobre e delicado, que exige certo virtuosismo do profissional executor. A transferência de embriões deve ser da maneira menos traumática possível. A passagem do cateter precisa ser com um movimento delicado, pois as chances de gravidez têm muita ligação com esse momento. Trata-se de um procedimento simples, mas que exige tranquilidade, um bom relaxamento da paciente e experiência do médico. Após essa etapa, a paciente deverá ficar deitada na mesa ginecológica por cerca de 20 minutos, retornando posteriormente para casa com atividades físicas limitadas e orientada com as devidas medicações. Atualmente, com a alta tecnologia dos laboratórios em identificar os melhores embriões, o numero de embriões transferidos, raramente ultrapassa dois.
6- SUPORTE HORMONAL
Após a transferência dos embriões, realiza-se um controle rigoroso das condições hormonais a fim de mantê-los em níveis satisfatórios para um adequado desenvolvimento embrionário intrauterino. Assim, ao redor do 5º dia após a transferência dos embriões, é realizado um exame de sangue para essa avaliação, o qual é repetido no 11º dia após a transferência, juntamente com o teste de gravidez. Se houver necessidade, são modificados ou acrescentados medicamentos hormonais para normalizar eventuais deficiências.
As mulheres devem ser avisadas de que a gestação é preferível antes dos 35 anos pois é mais segura e com maior probabilidade de se ter um bebê saudável, quando se compara a gravidez em idades mais avançadas.
